
 English
English
 French
French
Prevalence of symptoms of sleep apnea syndrome in Lome
Prévalence des symptômes du syndrome d’apnées du sommeil à Lomé
AS. Adambounou1, KS. Adjoh1, KA. Aziagbé1, W. Foma2, AG. Gbadamassi1, A. Tougan1, M. Djibril3, M. Belo4, E. Kpémissi2, O. Tidjani1
1: Service de Pneumologie, CHU Sylvanus Olympio
2: Service d’Oto-Rhino-Laryngologie, CHU Sylvanus Olympio
3: Service de Médecine interne, CHU Sylvanus Olympio
4: Service de Neurologie, CHU Sylvanus Olympio
Corresponding author
Dr. ADAMBOUNOU Stéphane
Service de Pneumologie–CHU Sylvanus OLYMPIO. Lomé
E-mail: amentos@yahoo.fr
ABSTRACT
Introduction. Sleep apnea syndrome (SAS) is a little-known disease in Togo. The objectives of this study were to determine the prevalence of SAS symptoms and identify the proportion of presumptive subjects.
Method. This is a descriptive and analytical conducted survey among 153 men and 128 women. Anthropometric parameters were measured by an investigator. The collection of other data has been made by a self-administered questionnaire.
Results. The mean age of respondents was 38.11 ± 11.89 years. The neck circumference was excessive in 11.76% of men (˃ 44 cm) and 05.47% of women (˃ 41 cm). A proportion of 52.29% of men and 60.94% of women were overweight. Snoring, respiratory pauses, non-restorative sleep and daytime sleepiness were present in men respectively 56.90%, 26.80%, 44.40% and 33.60% of cases; and women in 42.90%, 15.60%, 48.40% and 33.60 cases. The cardinal triad of SAS (snoring, pauses in breathing, and daytime sleepiness) was found in 16.34% of men and 5.47% women.
Conclusion. The symptoms, alone or in combination, suggestive of SAS are common among respondents. A study of prevalence of SAS in Togo should be undertaken with polygraph recordings.
KEY-WORDS: Prevalence; symptoms; sleep apnea; Africa.
RÉSUMÉ
Introduction. Le syndrome d’apnées du sommeil (SAS) est une affection méconnue au Togo. Les objectifs de cette étude étaient de déterminer la prévalence des symptômes du SAS et d’identifier la proportion des sujets présomptifs.
Méthode. Il s’est agi d’une enquête transversale descriptive et analytique menée auprès de 153 hommes et 128 femmes. Les paramètres anthropométriques ont été mesurés par un enquêteur. La collecte des autres données a été faite par un auto-questionnaire.
Résultats. L’âge moyen des enquêtés était de 38,11±11,89 ans. La circonférence du cou était excessive chez 11,76% des hommes (˃ 44 cm) et 05,47% des femmes (˃ 41 cm). Une proportion de 52,29% des hommes et 60,94% des femmes étaient en surcharge pondérale. Les ronflements, les pauses respiratoires, le sommeil non réparateur et la somnolence diurne étaient présents chez les hommes respectivement dans 56,90%, 26,80%, 44,40% et 33,60% des cas; et chez les femmes dans 42,90%, 15,60%, 48,40% et 33,60 des cas. La triade cardinale du SAS (ronflements, pauses respiratoires et somnolence diurne) était retrouvée chez 16,34% des hommes et 5,47% des femmes.
Conclusion. Les symptômes, isolés ou associés, évocateurs d’un SAS sont fréquents chez les enquêtés. Une étude de prévalence du SAS au Togo devrait être menée avec des enregistrements polygraphiques.
MOTS CLÉS: Prévalence; symptômes; apnées du sommeil; Afrique.
INTRODUCTION
Le syndrome d’apnées durant le sommeil (SAS) est une pathologie fréquente du sujet adulte d’âge moyen. Dans les pays occidentaux, sa prévalence, dans la population adulte, varie de 4 à 5% chez les hommes et de 1 à 2% chez les femmes [1]. La suspicion d’un SAS est purement clinique et repose sur des symptômes fréquemment rencontrés en pratique quotidienne. Sa confirmation diagnostique repose sur une polysomnographie ou une polygraphie de ventilation nocturne [1].
L’absence d’outils diagnostiques, dans la plupart des pays sub-sahariens, justifie le sous-diagnostic de la maladie. Au Togo, la fréquence des patients adressés pour l’hypothèse d’un SAS est quasi négligeable. Aucune donnée n’existait sur l’ampleur de la maladie.
Le but de ce travail était de disposer de données épidémiologiques sur le SAS afin de définir les besoins et les moyens nécessaires à sa prise en charge diagnostique et thérapeutique. Les principaux objectifs étaient d’une part de déterminer, dans une population d’adultes représentative de la population de Lomé, la prévalence des symptômes évocateurs de SAS. D’autre part, il était question d’évaluer la proportion de sujets présomptifs de SAS, présentant les principaux symptômes constituant la triade cardinale, qui devraient faire l’objet d’investigations paracliniques.
SUJETS ET METHODES
Cadre d’étude
Notre étude a été réalisée au centre hospitalier universitaire (CHU) Sylvanus Olympio (SO) de Lomé. C’est la plus grande formation sanitaire du Togo avec 15 services et 1.131 agents. Lomé, capitale du Togo, est une ville de 1.638.416 habitants [2].
Population d’étude
Nous avons inclus le personnel du CHU SO, leurs familles et amis, les visiteurs médicaux âgés d’au moins 25 ans, capables de renseigner l’auto-questionnaire. N’ont pas été inclus dans l’étude, les personnes enceintes ou nourrices et celles qui ont refusé de renseigner le questionnaire. Nous avons exclus de l’étude, les personnes dont la profession imposait de travailler la nuit ou qui présentaient, dans leur entourage, des nuisances sonores.
Méthode d’étude
Type et période d’étude
Il s’est agi d’une étude transversale, descriptive et analytique menée du 15 Août 2014 au 14 Février 2015, soit une période de six mois.
Collecte des données
Un enquêteur a distribué 495 auto-questionnaires.
Etaient jointes, à chaque questionnaire, une fiche d’informations sur les objectifs de l’étude et une fiche de consentement de l’enquêté. Trente et un questionnaires étaient remis au surveillant (cadre de santé) de chaque service du CHU SO. Chaque surveillant avait un lot de quatre ou cinq questionnaires à remettre à des membres de son personnel choisis de façon aléatoire. Ces derniers, à leur tour, devaient les faire remplir par des membres de leur famille ou leurs amis. Trente fiches d’enquête ont également été remises aux visiteurs médicaux de façon aléatoire.
Chaque participant avait renseigné un auto-questionnaire, inspiré du questionnaire de Berlin [3], qui abordait les items suivants:
Au retour du questionnaire, chaque participant était contacté par téléphone et prié de se rendre au service de Pneumologie du CHU SO pour la prise des paramètres anthropométriques (poids, taille, circonférence du cou, périmètre abdominal et tour de taille). Si l’enquêté ne pouvait pas se rendre au CHU SO, un rendez-vous était pris pour la mesure des paramètres à son domicile.
Considérations éthiques
Les enquêtés avaient librement choisi de participer à l’étude. L’anonymat des enquêtés a été assuré par le retour des questionnaires sous pli fermé et par leur codification.
Analyse des données
Le traitement statistique et l’analyse des données ont été réalisés à l’aide du logiciel SPSS version 21. Les variables qualitatives ont été comparées avec le test de Khi2. Le seuil de signification a été <0,05.
RÉSULTATS
Caractéristiques de la population étudiée
Le taux de réponse était de 72,32% (358) mais seuls 281 questionnaires étaient exploitables.
Les enquêtés étaient constitués de 153 (54,4%) hommes et 128 (45,6%) femmes, soit une sex-ratio de 1,19. L’âge moyen des sujets était de 38,11±11,89 ans avec des extrêmes de 25 ans et de 83 ans. L’âge moyen des hommes était de 41,25±13,09 ans et celui des femmes de 34,36±8,96 ans. Parmi les sujets enquêtés, 211 (75,08%) étaient mariés et 272 (86,80%) étaient professionnellement actifs. L’indice de masse corporelle moyen des hommes était de 26,31±4,71 kg.m-2 et celui des femmes de 27,27±5,81 kg.m-2. Une proportion de 52,29% des hommes et 60,94% des femmes étaient en surcharge pondérale voire obèses. La circonférence du cou était supérieure à 44 cm chez 11,76% des hommes, à 41 cm chez 05,47% des femmes.
Prévalence des symptômes du SAS
Symptômes nocturnes
Les ronflements, les pauses respiratoires, la nycturie étaient notés, aussi bien chez les hommes que les femmes, respectivement dans 56,9% vs 42,9% (p=0,012), 26,8% vs 15,6% (p=0,063) et 59,5% vs 53,9% (p=0,521).
Une proportion de 40,23% des hommes et 34,55% des femmes ronfleurs ont affirmé ronfler plus de 3 fois par semaine. La position favorisant le ronflement était le décubitus dorsal dans 42,5% des cas chez les hommes contre 41,82% des cas chez les femmes. Une proportion de 24,14% des hommes et 21,82% des femmes (p=0,078) ont estimé que leurs ronflements constituaient une gêne pour leur entourage. Les pauses respiratoires étaient constatées par l’entourage dans 36,07% des cas.
Symptômes diurnes
Une proportion de 44,4% des hommes et 48,4% des femmes avait signalé un sommeil non récupérateur au réveil (p=0,504). On notait des céphalées matinales, une asthénie chronique et une somnolence diurne excessive, aussi bien chez les hommes que chez les femmes, respectivement dans 17,1% vs 14,1% (p=0,501), 41,8% vs 40,6% (p=0,838) et 34,6% vs 33,6% (p=0,854). Le score d’Epworth moyen était de 8,69±4,11 chez les hommes et de 8,37±4,41chez les femmes (p=0,092). Il était supérieur à 11 chez 30,72% des hommes et 30,47% des femmes.
Triade cardinale du SAS
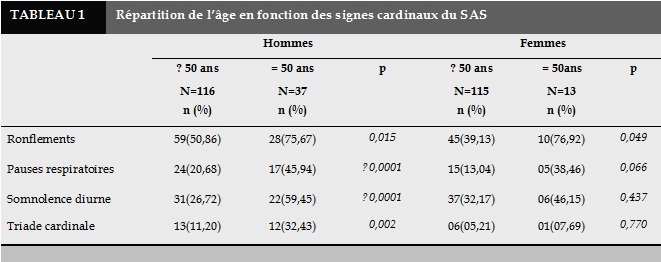
La triade cardinale du SAS, associant ronflements, pauses respiratoires et somnolence diurne excessive, a été retrouvée chez 16,34% des hommes et 5,47% des femmes. De façon significative, les hommes âgés d’au moins 50 ans présentaient plus les symptômes cardinaux du SAS, isolément pris ou groupés (Tableau 1).
Répartition des ronflements en fonction des symptômes diurnes du SAS
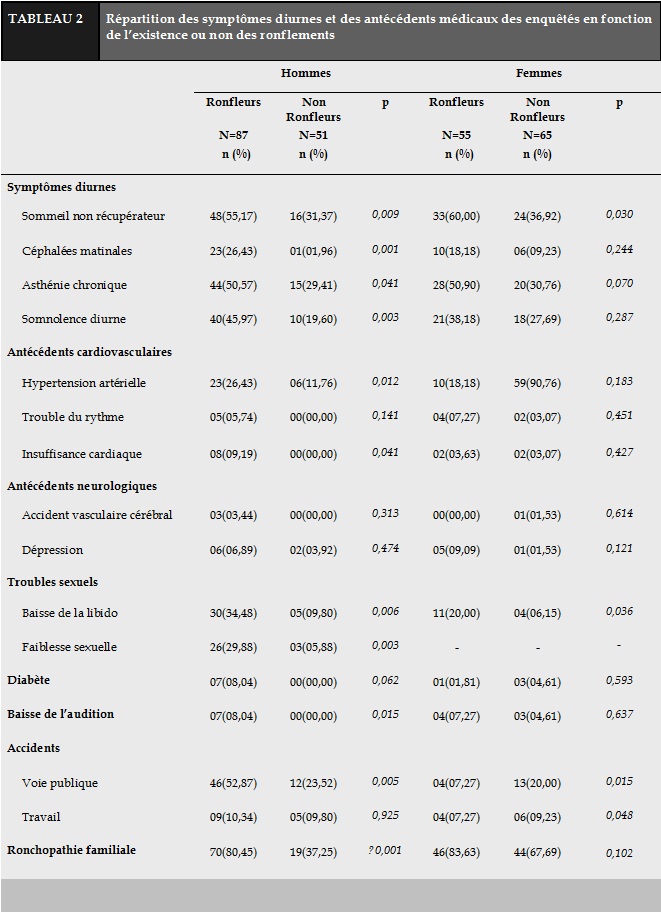
Les ronflements étaient associés au sommeil non récupérateur de façon statistiquement significative dans les deux sexes. On notait un antécédent familial de ronchopathie chez 80,45% des hommes et 83,63% des femmes ronfleurs. Parmi les hommes, 26,43% des ronfleurs vs 11,76% des non ronfleurs étaient hypertendus (p=0,012). Parmi les femmes, on notait une baisse de l’audition chez 7,27% des ronfleurs vs 4,61% des non ronfleurs (p=0,637). Les ronflements étaient significativement associés aux troubles sexuels et à la survenue d’accidents de la voie publique dans les deux sexes (Tableau 2).
Liens entre la triade cardinale du SAS et les antécédents des enquêtés
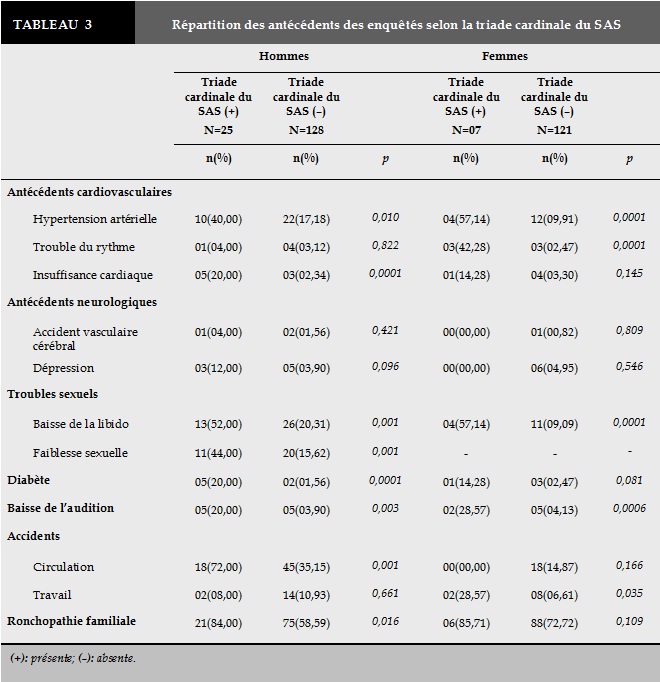
La triade cardinale du SAS était significativement associée aux antécédents cardio-vasculaires, aux troubles sexuels, de l’audition et à la survenue d’accident. Parmi les sujets présentant la triade cardinale du SAS, 40%, 52%, 20% des hommes et 57,14%, 57,14%, 28,57 des femmes avaient espectivement une hypertension artérielle, une baisse de la libido et de l’audition (Tableau 3).
DISCUSSION
Méthode d’étude
Le SAS est une affection dont la compréhension est certes récente, mais a déjà fait l’objet de plusieurs publications, notamment épidémiologiques, dans les pays occidentaux. Il s’y est avéré être un problème de santé publique [1]. C’est une affection peu connue en Afrique sub-saharienne. L’élaboration d’une stratégie de prise en charge de cette affection impose de déterminer sa prévalence. Cependant, du fait du coût élevé des examens paracliniques nécessaires à la confirmation diagnostique, notre étude s’est attachée à déterminer là prévalence des principaux symptômes dù SAS. Lệ CHỦ SỠđể Lomé a été notre cadre d’étude et a servi de porte d’entrée dans les différents ménages de différentes couches socio-économiques représentatives de la population de Lomé. Nous n’avons pas inclus les sujets âgés de moins de 25 ans du fait des multiples influences possibles (étude, internet, téléphonie mobile) sur leurs habitudes de sommeil. Ces influences pourraient être à l’origine de manifestations diurnes semblables à celles du SAS. La même raison a justifié l’exclusion des sujets ayant des activités professionnelles nocturnes, les femmes enceintes et les nourrices. Le mode de collecte des données a été, comme dans l’étude de Meslier et al. en France [4] ou de Le Thuong et al. au Vietnam [5], un auto-questionnaire pour ne pas influencer les réponses des enquêtés.
Le taux de retour des questionnaires était satisfaisant (72,32%); démontrant l’intérêt porté au sujet. Il est possible que la note d’information sur le SAS jointe au questionnaire ait motivé une population qui, jusque-là, ignorait tout de cette maladie. D’autre part, le fait d’avoir impliqué le personnel de santé dans la distribution et la collecte des questionnaires peut également avoir contribué à ce bon retour. Le taux de réponse dans l’enquête de Meslier et al. était nettement plus élevé (98%) parce que leur population d’étude était extraite d’une cohorte prédéfinie [4].
Caractéristiques de la population
La taille de la population d’étude de Thuong et al. était de 263 pour une population vietnamienne avoisinant 90 millions en 2010 [6]. Cet échantillon est sensiblement proche du nôtre (281). La population d’étude de Laraqui et al. était environ six fois plus importante (1.622) car elle avait porté sur tout le territoire marocain dont la population s’élevait à 32 millions [7,8]. De même, Meslier et al. avaient mené une enquête similaire en 2006 sur un échantillon plus grand (4.442 sujets) habitant le Centre-Ouest de la France [4]. Il est possible que ces grandes études épidémiologiques aient bénéficié de fonds de recherche.
L’âge moyen de notre population était de 38,11±11,89 ans. Il s’agissait donc d’une population d’adultes jeunes essentiellement active. Une parité de genre était relativement observée et peut être calquée sur la démographie Togolaise. Les populations d’étude de Thuong et al. (Vietnam) et de celle Meslier et al. (France) étaient un peu plus âgées avoisinant la cinquantaine [4, 5]. L’espérance de vie dans ces pays était nettement plus élevée, respectivement de 71,33 ans et de 80,87 ans contre 58,28 au Togo en 2010 [9].
Prévalence des symptômes du SAS
Symptômes nocturnes
Dans notre étude, une proportion de 56,9% des hommes et 42,9% des femmes était ronfleurs contre 68,6% des hommes et 45,8% des femmes dans l’étude de Meslier et al. [4]. Le ronflement est un symptôme subjectif souvent ignoré ou banalisé par le sujet ronfleur. Cela peut expliquer cette différence de prévalence entre les deux études.
Les sujets ronfleurs étaient essentiellement les hommes. On retrouve cette prédominance masculine dans la littérature chez les sujets de moins de 50 ans. Notre population d’étude était des adultes jeunes âgés, pour la plus part, de moins de 50 ans. La fréquence des ronflements était identique dans les deux sexes après l’âge de 50 ans. Cela s’expliquerait par la perte de protection hormonale induite par la ménopause. Une proportion de 40,23% des hommes et 34,55% des femmes était des ronfleurs habituels (≥ 3 nuits/semaine). La diminution du calibre du segment collabable des voies aériennes supérieures peut être majorée par la prise de somnifères, d’alcool ou de café/thé.
La prise de somnifère n’est pas habituelle au Togo, mais la consommation d’alcool n’est pas négligeable. Et traditionnellement, les hommes boivent plus que les femmes à Lomé. Cela peut expliquer la prédominance masculine des ronflements.
Environ 65% des ronfleurs estimaient que leurs ronflements ne constituaient pas une gêne sociale. Dans les milieux africains, où les nuisances sonores sont multiples et variées, les ronflements ne constituent pas forcément une gêne sociale. Les gens s’habituent à voir leurs parents ou conjoint ronfler. On note une baisse significative de l’audition chez les hommes ronfleurs. Il est possible que certains sujets non ronfleurs, qui ont signalé une baisse de l’audition, partagent la même chambre avec un ronfleur. Les ronflements, quoique non perçus par le sujet ronfleur, altèrent progressivement son audition. Il a été également démontré un impact sur l’audition des sujets non ronfleurs dormant habituellement avec un sujet ronfleur. Les ronflements étaient associés à un sommeil non réparateur aussi bien chez les hommes que chez les femmes.
Contrairement à la pensée populaire selon laquelle les ronflements sont l’indicateur d’un « bon sommeil », ceux-ci, lorsqu’ils s’accompagnent de troubles respiratoires à type d’hypopnées voire d’apnées, entravent plus tôt sa qualité par les troubles gazométriques (hypoxémie, hypercapnie) qu’ils induisent [10].
La notion d’antécédent familial de ronchopathie était prédictive de l’apparition de ronflements chez les sujets de sexe masculin dans notre étude. Le SAS n’est pas une maladie héréditaire mais ses facteurs favorisants, d’ordre morphologique, le sont [11-13]. D’autre part, la présence de ronflements peut influencer la sexualité du couple et être à l’origine de séparation du couple voire de divorce [14]. Dans notre étude, on notait une baisse de la libido aussi bien chez les hommes que chez les femmes qui ronflaient.
Les pauses respiratoires ont été peu rapportées. Cela pourrait s’expliquer par l’inattention sur les caractéristiques des ronflements (notamment leurs irrégularités) par l’entourage. En effet, ces évènements respiratoires, de par leur brièveté qui est de l’ordre de quelques secondes, peuvent très bien passés inaperçus. L’entourage s’en inquiète lorsqu’ils durent, leur donnant l’impression que le dormeur est mort ; ce qui les amène habituellement à les réveiller de leur sommeil. Ces évènements respiratoires étaient liés à l’obésité dans les deux sexes. Ils génèrent des micro-éveils, imperceptibles par le dormeur, qui entravent la qualité de son sommeil. Le résultat est une dette de sommeil qui va se solder par une tendance à la somnolence en pleine journée.
Ces pauses respiratoires étaient associées à l’HTA, l’insuffisance cardiaque et aux accidents vasculaires cérébraux notamment chez la femme. Le stress oxydatif qui accompagne ces évènements respiratoires est incriminé dans l’installation de ces complications cardio et neurovasculaires [15]. Bixler et al. avaient trouvé que le risque d’HTA augmentait d’environ 1% à chaque anomalie respiratoire [16]. Les ronflements pouvant être ignorés par un sujet lorsque celui-ci vit habituellement seul, les pauses respiratoires, à type de sensation d’étouffement, pourraient constituer un motif de consultation.
La nycturie est d’interprétation difficile dans nos milieux. Elle est souvent mise sur le compte de la prise d’eau de boisson avant le coucher. Dans l’étude de Maalej et al. [17], la présence de la nycturie n’était pas discriminant entre les sujets apnéiques et les sujets non apnéiques.
Symptômes diurnes
Dans notre étude, plus de la moitié des sujets avait un sommeil non récupérateur. Les céphalées étaient ressenties par 17,0% des hommes et 14,1% des femmes dans notre série contre 26% des hommes et 56% des femmes dans celle de Meslier et al. Une asthénie chronique était retrouvée chez plus du tiers des enquêtés dans notre étude ainsi que dans celles menées par Meslier et al. [4] et Laraqui et al. [7].
Une somnolence diurne était signalée par 34,6% des hommes et 33,6% des femmes de notre série contre 66,1% de celle de Thuong et al. [5]. Cette différence s’explique par le fait que l’étude vietnamienne était réalisée chez des sujets qui présentaient des troubles du sommeil. de causes que nous avons exclues de notre étude.
Ce trouble du sommeil, allant de la simple somnolence diurne à l’impériosité d’un sommeil, était fortement associé à un dysfonctionnement cardio-vasculaire, sexuel ou à un état dépressif. Les étiologies de la somnolence diurne excessive sont multiples. Les travaux postés, les horaires de travail particuliers (3 x 8h), les travaux de nuit sont autant
Triade cardinale
Les signes cardinaux du SAS associant ronflements, évènements respiratoires et somnolence diurne, notés chez 11,8% des enquêtés, étaient significativement retrouvés chez les sujets ayant un antécédent familial de ronchopathie. Dans l’étude française de Meslier et al., 7,5% de la population avaient une forte suspicion de SAS sur la base des signes cardinaux [4]. Cela souligne la nécessité de procéder à un dépistage du SAS par une oxymétrie nocturne ou une polygraphie ventilatoire nocturne compte tenu des limites financières.
Les pathologies cardiovasculaires, les troubles sexuels, les troubles métaboliques (diabète) et les accidents de la voie publique étaient fortement retrouvés chez les sujets présentant la triade symptomatique cardinale du SAS. La présence de ces complications médicales et/ou socio-professionnelles du SAS constitue un argument de plus.
CONCLUSION
Le SAS est une affection qui semble ne pas épargner l’Afrique sub-saharienne. La confirmation diagnostique nécessite des outils onéreux. Ces examens ne peuvent se réaliser en routine dans un pays sous développé. Il importe de recueillir un faisceau d’arguments cliniques afin d’identifier au mieux les sujets devant bénéficier d’investigations paracliniques.
Cette étude a montré que la prévalence des symptômes du SAS, isolément pris, variait entre 15,6% et 59,5% dans la population selon le sexe. Le SAS devrait être dépisté chez 11,39% des enquêtés qui présentait la triade cardinale des symptômes. D’autre part, la présence de complications, notamment cardio-vasculaires, devrait conduire à une recherche active du SAS lorsque les sujets présentent des symptômes évocateurs.
Il serait intéressant d’initier une étude de prévalence du SAS à l’échelle nationale afin d’apprécier l’ampleur réelle du problème.
CONFLIT D’INTÉRÊT
Aucun.
RÉFÉRENCES
1. Young T, Peppard P, Gottlieb D. Epidemiology of obstructive sleep apnea. A population health perspective. Am J Respir CritCare Med. 2002 ; 165 : 1217-39.
2. http://www.uct-togo.org/index.php consulté le 25 avril 2015
3. Tran Minh H, Nguyen Xuan Bich H. Rôle du questionnaire de Berlin dans le dépistage du syndrome d’apnées obstructives du sommeil. J Fran Viet Pneu 2012 ; 03(09) : 26-31.
4. Meslier N, Vol S, Balkau B, Gagnadoux F, Cailleau M, Petrella A et al. Prévalence des symptômes du syndrome d’apnées du sommeil dans une population française d’âge moyen. Rev Mal Respir 2007 ; 24 : 305-13.
5. Thuong L, Dang V, Nguyen B et al. Le syndrome d’apnée obstructive du sommeil au Viet Nam. J Fran Viet Pneu 2011 ; 02(02) : 28-33.
6. https://fr.wikipedia.org/wiki/Démographie_du_Vietnam_Nam consulté le 19 juillet 2015.
7. Laraqui O, Laraqui S, Manar N et al. Dépistage et symptômes du syndrome d’apnées-hypopnées obstructives du sommeil dans une population de professionnels de santé au Maroc Archives des Maladies professionnelles et de l’environnement. 2013 ; 74 : 178-85.
8. https://fr.wikipedia.org/wiki/Démographie_du_Maroc consulté le 19 juillet 2015.
9..http://www.statistiquesmondiales.com/esperance_de_vie_par_pays.htmconsulté le 19 juillet 2015.
10. Bradley T, Martinez D, Rutherford R, Lue F, Grossman F, Moldofsky H and al. Physiological determinants of nocturnal arterial oxygenation in patients with obstructive sleep apnea. J Appl Physiol. 1985 ; 59 : 1364-8.
11. Fogel R, Malhotra A, Dalagiorgou G, Robinson M, Jakab M, Kikinis R and al. Anatomic and physiologic predictors of apnea severity in morbidly obese subjects. Sleep. 2003 ; 26 : 150-5.
12. Pillar G, Peled N, Katz N, Lavie P. Predictive value of specific risk factors, symptoms and signs, in diagnosing obstructive sleep apnea and its severity. J Sleep Res. 1994 ; 3 : 241-4.
13. Stanchina M, Malhotra A, Fogel R, Trinder J, Edwards J, Schory K and al. The influence of lung volume on pharyngeal mechanics, collapsibility, and genioglossus muscle activation during sleep. Sleep. 2003 ; 26 : 851-6.
14. Hirshkowitz M, Karacan I, Arcasoy M and al. Prevalence of sleep apnea in men with erectile dysfunction. Urology 1990 ; 36(3) : 232-4.
15. Newman A, Nieto F, Guidry U, and al. Relation of sleep disordered breathing to cardiovascular disease risk factors: the sleep heart health study. Am J Epidemiol 2001; 154: 50-9.
16. Bixler E, Vgontzas A, Lin H, and al. association of hypertension and sleep-disordered breathing.Arch Intern Med. 2000 ; 160 : 2289-95.
17. Maalej S, Aouadi S, Ben H et al. Facteurs prédictifs du syndrome d’apnées obstructives du sommeil chez les obèses.Tunisie médicale. 2010; 88 (2) : 92-6.
TABLES
REFERENCES
1. Young T, Peppard P, Gottlieb D. Epidemiology of obstructive sleep apnea. A population health perspective. Am J Respir Crit Care Med. 2002 ; 165 : 1217-39.
2. http://www.uct-togo.org/index.php consulté le 25 avril 2015
3. Tran Minh H, Nguyen Xuan Bich H. Rôle du questionnaire de Berlin dans le dépistage du syndrome d’apnées obstructives du sommeil. J Fran Viet Pneu 2012 ; 03(09) : 26-31.
4. Meslier N, Vol S, Balkau B, Gagnadoux F, Cailleau M, Petrella A et al. Prévalence des symptômes du syndrome d’apnées du sommeil dans une population française d’âge moyen. Rev Mal Respir 2007 ; 24 : 305-13.
5. Thuong L, Dang V, Nguyen B et al. Le syndrome d’apnée obstructive du sommeil au Viet Nam. J Fran Viet Pneu 2011 ; 02(02) : 28-33.
6. https://fr.wikipedia.org/wiki/Démographie_du_Vietnam_Nam consulté le 19 juillet 2015.
7. Laraqui O, Laraqui S, Manar N et al. Dépistage et symptômes du syndrome d’apnées-hypopnées obstructives du sommeil dans une population de professionnels de santé au Maroc Archives des Maladies professionnelles et de l’environnement. 2013 ; 74 : 178-85.
8. https://fr.wikipedia.org/wiki/Démographie_du_Maroc consulté le 19 juillet 2015.
9..http://www.statistiquesmondiales.com/esperance_de_vie_par_pays.htm consulté le 19 juillet 2015.
10. Bradley T, Martinez D, Rutherford R, Lue F, Grossman F, Moldofsky H and al. Physiological determinants of nocturnal arterial oxygenation in patients with obstructive sleep apnea. J Appl Physiol. 1985 ; 59 : 1364-8.
11. Fogel R, Malhotra A, Dalagiorgou G, Robinson M, Jakab M, Kikinis R and al. Anatomic and physiologic predictors of apnea severity in morbidly obese subjects. Sleep. 2003 ; 26 : 150-5.
12. Pillar G, Peled N, Katz N, Lavie P. Predictive value of specific risk factors, symptoms and signs, in diagnosing obstructive sleep apnea and its severity. J Sleep Res. 1994 ; 3 : 241-4.
13. Stanchina M, Malhotra A, Fogel R, Trinder J, Edwards J, Schory K and al. The influence of lung volume on pharyngeal mechanics, collapsibility, and genioglossus muscle activation during sleep. Sleep. 2003 ; 26 : 851-6.
14. Hirshkowitz M, Karacan I, Arcasoy M and al. Prevalence of sleep apnea in men with erectile dysfunction. Urology 1990 ; 36(3) : 232-4.
15. Newman A, Nieto F, Guidry U, and al. Relation of sleep disordered breathing to cardiovascular disease risk factors: the sleep heart health study. Am J Epidemiol 2001; 154: 50-9.
16. Bixler E, Vgontzas A, Lin H, and al. association of hypertension and sleep-disordered breathing.Arch Intern Med. 2000 ; 160 : 2289-95.
17. Maalej S, Aouadi S, Ben H et al. Facteurs prédictifs du syndrome d’apnées obstructives du sommeil chez les obèses. Tunisie médicale. 2010; 88 (2) : 92-6.
ARTICLE INFO
DOI: 10.12699/jfvp.7.22.2016.32
Conflict of Interest
Non
Date of manuscript receiving
23/1/2016
Date of publication after correction
15/11/2016
Article citation
Adambounou. AS, Adjoh. KS, Aziagbé. KA, Foma. W, Gbadamassi. AG, Tougan. A, Djibril. M, Belo. M, pémissi. E, Tidjani. O; Prevalence of symptoms of sleep apnea syndrome in Lome. J Func Vent Pulm 2016; 22(7):32-39.