
 English
English
 French
French
La qualité du sommeil chez les patients atteints de BPCO de l’hôpital Pham Ngoc Thach - HCM ville
The quality of sleep in patients with COPD in Pham Ngoc Thach hospital - HCM city
P. Nguyen Thi Thanh, T. Mai Thi Thanh, L. Kim Xuan
Département de la Santé Publique
Université de Médecine et Pharmacie de Ho Chi Minh Ville. Viet Nam
Corresponding author
Phuong NGUYEN THI THANH
Département de la Santé Publique
Université de Médecine et Pharmacie de Ho Chi Minh Ville. Viet Nam
ABSTRACT
Overview. Chronic obstructive pulmonary disease (COPD), a rather common disease with symptoms like productive cough, wheezing, dyspnea which occur mainly at night causing sleep disorders. This study aims to investigate the quality of sleep in patients with COPD.
Objective. To determine the percentage of COPD patients in Pham Ngoc Thach Hospital (Ho Chi Minh city) having bad quality of sleep in June 2015.
Method. It was a descriptive, cross-sesctional study on 223 COPD patients treated in Pham Ngoc Thach hospital. The patients were divided in 4 groups A, B, C, D according to GOLD 2014. The characteristics of the patients, their answers to several questionnaires (PSQI, mMRC, STOP BANG) and criteria of RLS (according to IRLSSG) are collected and analyzed by Stata 13.
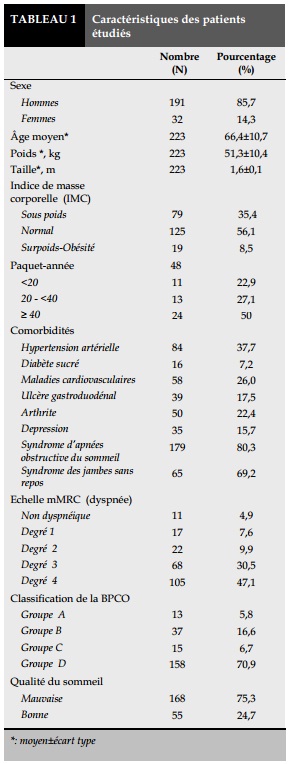
Results. There are 223 patients (191 males and 32 females) in which 75,3% have a poor quality of sleep, especially old, severe patients and those with many comorbidities.
Conclusion. This study shows that COPD patients, especially severe patients, have a poor quality of sleep probably due to nocturnal hypoxemia, comorbidities such as obstructive sleep apnea or restless legs syndrome.
KEYWORDS: COPD, sleep quality, PSQI, mMRC, STOP BANG, IRLSSG
RÉSUMÉ
Généralités. La brochopneumopathie chronique obstructive (BPCO), une maladie assez fréquente, cause souvent des symptômes comme toux productive, sifflements, dyspnée qui surviennent surtout la nuit entrainant ainsi les troubles du sommeil.Cet étude a le but d’investiger la qualité du sommeil des patients atteints de BPCO.
Objectif. Déterminer le pourcentage de patients BPCO de l’hôpital Pham ngoc Thach Ho chi Minh ville ayant un sommeil de mauvaise qualité pendant le mois de Juin 2015.
Méthode. Etude descriptive, transversale sur 223 patients BPCO traités à l’hôpital Phạm Ngọc Thạch Ho Chi Minh Ville. Les patients sont classifiés en 4 groupes A, B, C, D suivant GOLD 2014. Les caractéristiques des patients ainsi que leurs réponses aux diverses questionnaires comme le PSQI, l’échelle mMRC, le STOP BANG et aux critères suivant la definition du SJSR de l’IRLSSG sont recueillis par l’Epidata 3.1 et analysés par Stata 13.
Résultats. Il y a en tout 223 patients (191 hommes et 32 femmes) et 75,3% qui ont un sommeil de mauvaise qualité concernant surtout les patients âgés , sévères et ayant une comorbidité.
Conclusion. Cet étude montre que les patients BPCO, surtout les patients sévères, ont un sommeil de mauvaise qualité probablement du à une hypoxémie nocturne, à des comorbidités comme le syndrome d’apnées du sommeil ou le syndrome des jambes sans repos.
MOTS CLÉS: BPCO, qualité du sommeil, PSQI, mMRC, STOP BANG, IRLSSG
INTRODUCTION
La bronchopathie chronique obstructive (BPCO) est une maladie fréquente, surtout chez les patients âgés. Sa prévalence dans le monde est environ 8%10% [1] et au Vietnam est de 7,1% [2,]. D’après certaines études il y a environ 70% des patients qui ont des troubles du sommeil [3-5] entrainant une somnolence diurne, affectant la qualité de vie des patients Actuellement au Vietnam il n’y a pas beaucoup d’études sur ce domaine; c’est pourquoi nous réalisons cet étude afin d’ investiguer la qualité du sommeil des patients BPCO à l’hôpital Pham Ngoc Thach - Ho Chi Minh ville.
MÉTHODE
Cet étude est réalisée sur les patients venant se consulter dans la salle de consultation externe ou hospitalisés dans l’hôpital Pham Ngoc Thach pendant le mois de Juin 2015.
Critères d’inclusion
Âge >18 ans, hommes et femmes.
Diagnostiqués comme BPCO.
Critères d’exclusion
Ayant une pneumonectomie.
Ayant autres maladies comme dilatation des bronches, pneumopathie unterstitielle, cancer du poumon.
Incapable de répondre à toutes les questionnaires.
Les patients sont classifiés en 4 groupes A, B, C, D suivant GOLD 2014. Les datas concernant les caractéristiques des patients ainsi que leurs réponses aux diverses questionnaires comme le PSQI (évaluant la qualité du sommeil) 19 questions, l’échelle mMRC (évaluant le degré de la dyspnée) 5 questions, le STOP BANG (dépister le syndrome d’apnées du sommeil) 8 questions, et les critères de la définition du SJSR suivant l’IRLSSG (4 critères) sont recueillis par l’Epidata 3.1 et analysés par Stata 13.
RÉSULTATS
Cet étude a été réalisée sur 223 patients BPCO traités à l’hôpital Phạm Ngọc Thạch - Ho Chi Minh ville Il y a en tout 223 questionnaires recueillis et analysés. Les caractéristiques des patients sont présentés dans le Tableau 1. La majorité des patients sont les hommes (85,7%). L’âge moyen est de 66,4 ans. La majorité des patients ont une IMC normale. 62,3% des patients ont au moins une comorbidité.
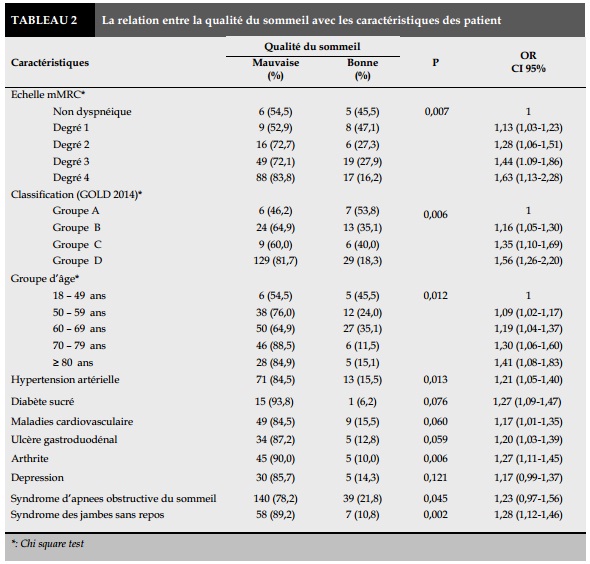
La relation entre la qualité du sommeil avec les caractéristiques des patients est présentée dans le Tableau 2.
Il existe une relation entre la qualité du sommeil avec:
- L’existence d’une comorbidité: le pourcentage du sommeil de mauvaise qualité chez les patients ayant une maladie associée augmente de 1,26 fois comparant avec celui des patients sans comorbidité (CI 95%, 1,06-1,51 avec P=0,005);
- Le degré de la dyspnée: le pourcentage du sommeil de mauvaise qualité chez les patients ayant un plus haut degré de dyspnée augmente de 1,13 fois (CI 95%, 1,03-1,23 avec P=0,007);
- La classification de la BPCO: le pourcentage du sommeil de mauvaise qualité chez les patients ayant un plus haut groupe augmente de 1,16 fois (CI 95%, 1,05-1,30 avec P=0,006);
- Le syndrome d’apnées obstructive du sommeil (SAOS): le pourcentage du sommeil de mauvaise qualité chez les patients ayant un SAOS augmente de 1,16 fois comparant avec celui des patients sans SAOS ( CI 95% 0,97 -1,56 avec p=0,045 <0,05); - Le syndrome des jambes sans repos (SJSR): le pourcentage du sommeil de mauvaise qualité chez les patients ayant un SJSR augmente de 1,28 fois comparant avec celui des patients sans SJSR (CI 95%, 1,12-1,46 avec P=0,002).
DISCUSSION
Les études précédentes ont montré que les troubles du sommeil influencent beaucoup sur la qualité de vie des patients BPCO [6,7] après la dyspnée et la fatigue [8] c’est pourquoi on doit se préoccuper de la qualité du sommeil de ces patients.
Cet étude utilise le questionnaire évaluant la qualité du sommeil PSQI , version vietnamienne de To Minh Ngoc qui a été validé au Vietnam en 2013 (avec la confidence interne de 0,789, la sensibilité de 87,8% et la spécificité de 75% au point du seuil de 5). La qualité du sommeil est considérée comme mauvaise quand le point total est >5 et bonne quand le point total est ≥5.
D’après cet étude il y a 75,3% des patients BPCO ont un sommeil de mauvaise qualité. Ce résultat est corrélé avec la littérature et celui des études dans les autres pays [8] ainsi qu’au Vietnam dans les études non publiées (75-77%).
Le résultat de notre étude montre que le pourcentage d’un sommeil de mauvaise qualité chez les patients BPCO est beaucoup plus élevé que chez la population adulte générale en Asie (4,6-59,1%) comme dans les pays occidentaux (10-48%) [9,10].
Notre étude montre que la qualité du sommeil des patients BPCO diminue lorsque le patient est plus dyspnéique [11] ou ayant en même temps un syndrome d’apnées obstructives du sommeil [12-15] ou un syndrome dé jambes sáns repos [16-18 ].
La relation entre la qualité du sommeil et la classification de la BPCO (GOLD 2014) est nette, plus la maladie est sévère (surtout au cours des exacerbations) plus le sommeil est mauvais [19].
CONCLUSION
Cet étude montre que la qualité du sommeil des patients BPCO est souvent mauvaise due a une diminution de la saturation d’oxygène nocturne ou une coexistence d’ autres maladies, surtout le syndrome d’apnées obstructives du sommeil ou un syndrome des jambes sans repos.
CONFLIT D”INTÉRÊTS
Aucun.
RÉFÉRENCES
1. Owens RL, Malhotra A. Sleep disordered breatning and COPD. The overlap syndrome. Respiratory 2010;55 (10):1333-1346.
2. Lam HT, Ekerjung L, Ronmark E, Larsson K, Lundback B. Prevalence of COPD by disease severity in men and women in Northern Vietnam. COPD 2014;11(5): 575-81.
3. Nunes DM, Mola R M, de Pontes Neto O L, Pereira E D, De Bruin VM, De Bruin PF. Impaired sleep reduces quality of life in chronic obstructive Pulmonary disease. Lung 2009;187(3):159-163.
4. Lofdahl M, Theorell H, Olafsdottir IS, Lindberg E. Recorded quality of sleep in patients with COPD. Chest 2004:134.
5. Cully JA, Graham DP, Stanley MA,Ferguson CJ, Sharafkaneh A, Souchek J, Kunik ME. Quality of life in patients with chronic obstructive pulmonary disease and comorbid anxiety and depression. Psychomatics 2006;47:312-319.
6. Scharf SM, Mainon N, Simon-Tuval T, Bernard Scharf B J, Reuveni H, Tarasiuk A. Sleep quality predicts quality of life in chronic obstructive pulmonary disease Am J Respir Crit Care Med. 2010;167(1):7-14.
7. Klink M E, Dodge R, Quan SF. The relationship of sleep complaints to respiratory symptoms in a general population. Chest Journal.1994;105:151- 4
8. David G.Mcsharry, Silke Ryan, Petter Calverley. Sleep quality in chronic obstructive pulmonary disease. Respirology 2012;17(7):1119-1124.
9. J. Luo, G. Zhu, Q. Zhao, Q. Guo, H. Meng, Z. Hong, D. Ding. Prevalence and risk factors of poor sleep quality among Chinese elderly in an urban community: results from the Shanghai aging study. PLoS One 2013, 8 (11), e81261.
10. V. Bellia, F. Catalano, N. Scichilone, R.A. Incalzi, M. Spatafora, C. Vergani, F. Rengo. Sleep disorders in the elderly with and without chronic airflow obstruction: the SARA study. Sleep 2003;26(3):318-23.
11. MA. Zohal, Z. Yazdi, A. M. Kazemifar, P. Mahjoob, M. Ziaeeha. Sleep Quality and Quality of Life in COPD Patients with and without Suspected Obstructive Sleep Apnea". Sleep Disord 2014;508372.
12. Chaouat A, Weitzenblum E, Krieger J, Ifoundza T, Oswald M & Kessler R. Association of chronic obstructive pulmonary disease and sleep apnea syndrome Am Rev Respir Dis 1995;151(1):82-86.
13. Chervin RD. Sleepiness, fatigue, tiredness and lack of energy in obstructive sleep apnea Chest 2000;118(2):372-9
14. Koutsourelakis L, Perraki E, Bonakis A, Vagiakis E, Roussos C, Zakynthinos S. Determinants of objective sleepiness ln suspected obstructive sleep apnea J Sleep Res 2008;17(4):437-443.
15. Weitzenblum E, Chaouat A, Kessler R & canuet M. Overlap syndrome Obstructive sleep apnea in patients with chronic obstructive disease Proc Am Thorax Soc 2009;5:237-241.
16. Cavalcante AG, Bruin PF, Bruin VM , Pereira ED, Cavalcante MM, Nunes DM, Viana CS. Restless leg syndrome, sleep impairment and fatigue in chronic obstructive pulmonary disease Sleep Medicine 2012;13, 842-847.
17. D. Lo Coco, A. Mattaliano, A. Lo Coco, B. Randisi. Increased frequency of restless legs syndrome in chronic obstructive pulmonary disease patients. Sleep Med 2009;10(5):572-6.
18. Gulfidan A, Figen K,Sevim P,Dilek K, Aysun A. Are we aware of Restless legs syndrome in COPD patients who are in an exacerbation period? Frequency and Probable Factors related to underlying mechanism? COPD 2011;8(6):437-443.
19. Wlipour A, Lavie P, Lothaller H, Mikulic I, Burghuber OC. Profile and symptoms of sleep disorders in patients with stable mild to moderate chronic obstructive pulmonary disease Sleep Med 2011;12(4):367-72.
TABLES
RÉFÉRENCES
1. Owens RL, Malhotra A. Sleep disordered breatning and COPD. The overlap syndrome. Respiratory 2010;55 (10):1333-1346.
2. Lam HT, Ekerjung L, Ronmark E, Larsson K, Lundback B. Prevalence of COPD by disease severity in men and women in Northern Vietnam. COPD 2014;11(5): 575-81.
3. Nunes DM, Mola R M, de Pontes Neto O L, Pereira E D, De Bruin VM, De Bruin PF. Impaired sleep reduces quality of life in chronic obstructive Pulmonary disease. Lung 2009;187(3):159-163.
4. Lofdahl M, Theorell H, Olafsdottir IS, Lindberg E. Recorded quality of sleep in patients with COPD. Chest 2004:134.
5. Cully JA, Graham DP, Stanley MA,Ferguson CJ, Sharafkaneh A, Souchek J, Kunik ME. Quality of life in patients with chronic obstructive pulmonary disease and comorbid anxiety and depression. Psychomatics 2006;47:312-319.
6. Scharf SM, Mainon N, Simon-Tuval T, Bernard Scharf B J, Reuveni H, Tarasiuk A. Sleep quality predicts quality of life in chronic obstructive pulmonary disease Am J Respir Crit Care Med. 2010;167(1):7-14.
7. Klink M E, Dodge R, Quan SF. The relationship of sleep complaints to respiratory symptoms in a general population. Chest Journal.1994;105:151- 4
8. David G.Mcsharry, Silke Ryan, Petter Calverley. Sleep quality in chronic obstructive pulmonary disease. Respirology 2012;17(7):1119-1124.
9. J. Luo, G. Zhu, Q. Zhao, Q. Guo, H. Meng, Z. Hong, D. Ding. Prevalence and risk factors of poor sleep quality among Chinese elderly in an urban community: results from the Shanghai aging study. PLoS One 2013, 8 (11), e81261.
10. V. Bellia, F. Catalano, N. Scichilone, R.A. Incalzi, M. Spatafora, C. Vergani, F. Rengo. Sleep disorders in the elderly with and without chronic airflow obstruction: the SARA study. Sleep 2003;26(3):318-23.
11. MA. Zohal, Z. Yazdi, A. M. Kazemifar, P. Mahjoob, M. Ziaeeha. Sleep Quality and Quality of Life in COPD Patients with and without Suspected Obstructive Sleep Apnea". Sleep Disord 2014;508372.
12. Chaouat A, Weitzenblum E, Krieger J, Ifoundza T, Oswald M & Kessler R. Association of chronic obstructive pulmonary disease and sleep apnea syndrome Am Rev Respir Dis 1995;151(1):82-86.
13. Chervin RD. Sleepiness, fatigue, tiredness and lack of energy in obstructive sleep apnea Chest 2000;118(2):372-9
14. Koutsourelakis L, Perraki E, Bonakis A, Vagiakis E, Roussos C, Zakynthinos S. Determinants of objective sleepiness ln suspected obstructive sleep apnea J Sleep Res 2008;17(4):437-443.
15. Weitzenblum E, Chaouat A, Kessler R & canuet M. Overlap syndrome Obstructive sleep apnea in patients with chronic obstructive disease Proc Am Thorax Soc 2009;5:237-241.
16. Cavalcante AG, Bruin PF, Bruin VM , Pereira ED, Cavalcante MM, Nunes DM, Viana CS. Restless leg syndrome, sleep impairment and fatigue in chronic obstructive pulmonary disease Sleep Medicine 2012;13, 842-847.
17. D. Lo Coco, A. Mattaliano, A. Lo Coco, B. Randisi. Increased frequency of restless legs syndrome in chronic obstructive pulmonary disease patients. Sleep Med 2009;10(5):572-6.
18. Gulfidan A, Figen K,Sevim P,Dilek K, Aysun A. Are we aware of Restless legs syndrome in COPD patients who are in an exacerbation period? Frequency and Probable Factors related to underlying mechanism? COPD 2011;8(6):437-443.
19. Wlipour A, Lavie P, Lothaller H, Mikulic I, Burghuber OC. Profile and symptoms of sleep disorders in patients with stable mild to moderate chronic obstructive pulmonary disease Sleep Med 2011;12(4):367-72.
ARTICLE INFO
DOI: 10.12699/jfvp.6.19.2015.44
Conflict of Interest
Non
Date of manuscript receiving
9/6/2014
Date of publication after correction
16/10/2015
Article citation
Nguyen Thi Thanh P, Mai Thi Thanh T, Kim Xuan L. The quality of sleep in patients with COPD in Pham Ngoc Thach hospital - HCM city. J Func Vent Pulm 2015;19(6):44-48.