
 English
English
 French
French
Etude sur la prévalence du syndrome métabolique chez les patients atteints du syndrome d’apnées du sommeil
Study of the prevalence of metabolic syndrome in patients with sleep apnea syndrome
K. Dang Thi Mai, N. Tran Van
Service des Maladies Respiratoires. Hôpital Cho Ray
Faculté de Médecine de Ho Chi Minh Ville
Corresponding author
Dr. DANG THI MAI Khue
Service des Maladies Respiratoires. Hôpital Cho Ray Ho Chi Minh Ville - Vietnam
E-mail: bainge2003@yahoo.fr
ABSTRACT
Introduction. Metabolic syndrome increases the risk for development of cardiovascular events and diabetes type 2. The relation between sleep apnea syndrome (SAS) and arterial hypertension, impaired glucose tolerance and dyslipidemia were reported in literature. Morover, the prevalence of metabolic syndrome has been increased in patient with SAS. In Vietnam, there has been any study on metabolic syndrome in diagnosed SAS patients.
Objective. To evaluate the prevalence of metabolic syndrome in SAS patients at Cho Ray hospital and the correlation between SAS and metabolic syndrome.
Subjects and method. It was a cross sectional and descriptive study. There was 61 selected patients among 177 patients in 2 years who went to Cho Ray hospital for respiratory polygraph.
Results and conclusion. The rate of metabolic syndrome in SAS patients at Cho Ray hospital was 72,3% (95% CI: 58,7;85,1) and in non OSA patients was 21,4% (95% CI: 11,2;45,5). Diastolic hypertension had a positive correlation with AHI (r=0,562) and a negative correlation with minimal nocturnal saturation (r=-0,511; p<0,01). Triglycerides had a positive correlation with AHI (r =0,263; p<0,05) and negative correlation with minimal nocturnal saturation (r = -0,280; p<0,05). HDL cholesterols had a negative correlation with AHI (r = -0,261; p<0,05) and positive crrelation with minimal nocturnal saturation (r = 0,208; p<0,05).
KEYWORDS: SAS, AHI, metabolic syndrome, hypertension, dyslipidemia, noctural saturation, diabetes
RÉSUMÉ
Introduction. Le syndrome métabolique augmente le risque de développement des événements cardiovasculaires et du diabète de type 2. La corrélation entre le syndrome d’apnées obstructives du sommeil (SAOS ou SAS) et l’hypertension artérielle, l’intolérance à la glucose et la dyslipidémie ont été démontrée dans la littérature. Il est démontré aussi que la prévalence du syndrome métabolique a été augmentée chez les patients avec SAS. Au Vietnam, il n’y a aucune étude sur le syndrome métabolique chez les sujets atteints du SAS.
Objective. Evaluer la prévalence du syndrome métabolique chez les patients ayant le SAS diagnostiqués à l’hôpital Cho Ray et la corrélation entre le SAS et le syndrome métabolique.
Sujets et méthodes. Il s ’agit d’une étude descriptive et transversale. Il y avait 61 patients ont été inclus parmi 177 patients qui étaient hospitalisés à l’hôpital Cho Ray pour la réalisation de la polygraphie respiratoire durant pendant 2 ans.
Résultat et conclusion. La prévalence du syndrome métabolique chez les patients avec SAS diagnostiqués à l’hôpital Cho Ray est de 72,3% (95% CI: 58,7;85,1) et de 21,4% (95% CI: 11,2;45,5) chez eux qui n’avaient pas de SAS. La tension artérielle diastolique a été positivement corrélée avec l’IAH (r=0,562) et négativement corrélée avec la saturation nocturne minimale (r=-0,511 ; p<0,01). Il y avait une corrélation positive entre les triglycérides et l’IAH (r=0,263; p<0,05) et une négative corrélation avec la saturation nocturne minimale (r=-0,280; p<0,05). Le taux des HDL cholestérols a été négativement corrélé avec l’IAH (r= -0,261; p<0,05) et positivement corrélé avec la saturation nocturne minimale (r = 0,208; p<0,05).
MOTS CLES: SAS, IAH, syndrome métabolique, hypertension, dyslipidémie, saturation nocturne, diabète
INTRODUCTION
L’étude de Young en 1993 chez les patients de 40 à 50 ans a montré qu’il y avait environ 23 % des hommes et 9% des femmes atteignaient du syndrome d’apnées du sommeil (SAS) avec l’index apnée - hypopnée (IAH) ≥ 5 fois/heure [1].
Le SAS est connu le facteur de risque d’hypertension artérielle et de maladies cardiovasculaires. Il est démontré que la désaturation nocturne et les microéveils durant le sommeil ont augmenté les activités sympathiques. Elles sont les conséquences du SAS. De plus, le SAS a été retrouvé comme le facteur de risque indépendant d’hypertension artérielle [2], de maladies cardiovasculaires[3], d’hyperglycémie, [4] et d’hyperlipidémies [5]. Ils sont les composants du syndrome métabolique.
Chez les patients ayant le syndrome métabolique, le risque de diabète de type II est 5 fois plus élevé que les témoins sains et le risque de maladies cardiovasculaires est 2 fois plus élevé que ceux ayant athérosclérose [7].
En effet, la prévalence du syndrome métabolique est plus élevé chez les patients atteint de SAS. Au Vietnam, il n’y a pas encore d’études sur ce sujet. Avec les raisons abordées, nous avons réalisé cette étude pour identifier la prévalence du syndrome métabolique chez les patients vietnamiens ayant le SAS et pour élucider la corrélation entre le syndrome métabolique et le syndrome d’apnées au sommeil.
SUJETS ET METHODE
Sujets
Tous les patients ont été enregistrés par la polygraphie ventilatoire dans le service de pneumologie à l’hôpital de Cho Ray du mois de Janvier 2010 au mois de Décembre 2011.
Critères d’inclusion
Patients ayant la nationalité vietnamienne sont venus pour l’enregistrement la polygraphie ventilatoire avec toutes les données comme le périmètre du ventre, bilan des lipides du sang, glycémie à jeun, le score d’EPWORTH et ceux de la polygraphie ventilatoire.
Critères d’exclusion
Patients < 18 ans.
Méthode
Descriptive et transversale.
Statistiques
Les caractéristiques du syndrome d’apnée du sommeil et syndrome métabolique ont été présentés par les moyennes des variables quantitatives avec statistiques de description.
Nous avons utilisé ANOVA, t pour les variables quantitatives ayant la distribution normale, et Mann -Whitney U (bilatéral), Kruskal Wallis pour comparer les variables n’ayant pas de distribution normale et χ2 pour les variables qualitatives.
La prévalence a été calculée par la division entre les patients ayant le syndrome métabolique et le nombre total des participants plus multiple par 100% (Intervalle à 95%). Les différences ont été considérées comme significatives pour des valeurs de p inférieurs à 0,05. Les variables ayant la distribution normale ont été présentées par les moyens ± l’écart type et celles n’ayant pas de distribution normale: les médiantes.
Les données ont été recueillies et analysées par le logiciel IBM-SPSS version 19.0.
RESULTATS
Nous avons réalisé une étude rétrospective sur 117 dossiers médicaux de patients ayant la polygraphie ventilatoire à l’hôpital de Cho Ray du mois de Janvier 2010 au mois de Décembre 2011. Nous avons choisi parmi les quels 61 dossiers comprenant 47 dossiers avec le diagnostic du syndrome d’apnée du sommeil et 14 dossiers sans syndrome d’apnée du sommeil. Ces dossiers ont été répondus aux critères d’inclusion de notre étude.
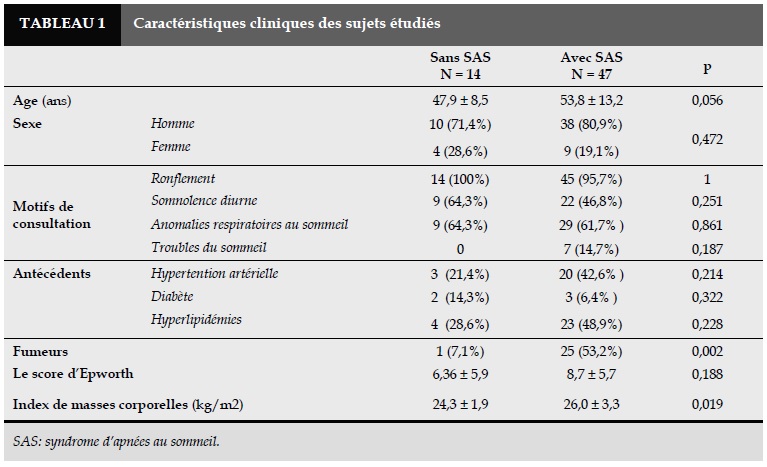
Caractéristiques cliniques des participants
L’âge moyen des 61 patients était de 52,5 ± 12,5 ans, le plus jeune était 29 ans et le plus âgé était 87 ans. Les patients dans la tranche d’âge de 40 à 60 ans était de 54% (Tableau 1).
Les hommes étaient prédominants avec 48 hommes (78,7%) et 13 femmes (21,3%). Le motif de consultation le plus fréquent était le ronflement (97%), puis les anomalies respiratoires (62%), la somnolence diurne (51%) et troubles du sommeil (12% ; Tableau 1 ). Il n’y avait pas de différence entre l’âge moyen, les motifs de consultation, les antécédents médicaux entre les deux groupes.
Cependant, dans le groupe des patients ayant le syndrome d’apnée du sommeil, l’IMC était plus élevé significativement (Tableau 1). Au niveau de la sévérité du SAS, il y avait 41% des cas sévères, 36% des cas moyens et légers et 23% sans SAS.
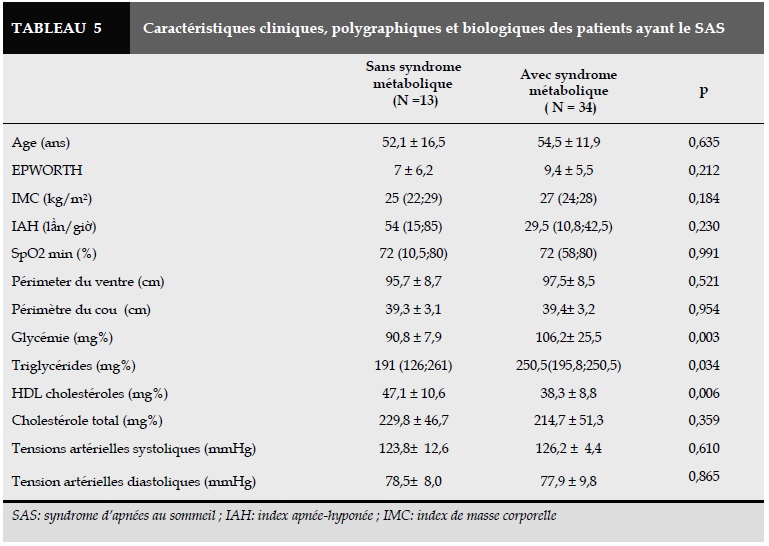
Patients atteints de SAS ont eu le périmètre du ventre, du cou qui étaient plus grands que ceux des patients sans SAS.
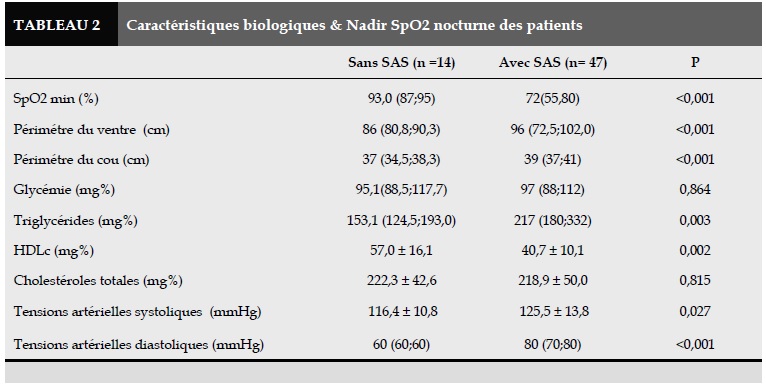
En plus, les triglycérides, la tension artérielle étaient plus élevée. Le taux de la HDLc était plus bas dans le groupe avec SAS par rapport à celui ayant SAS, pas de différence significative entre deux groupes selon la glycémie (Tableau 2).
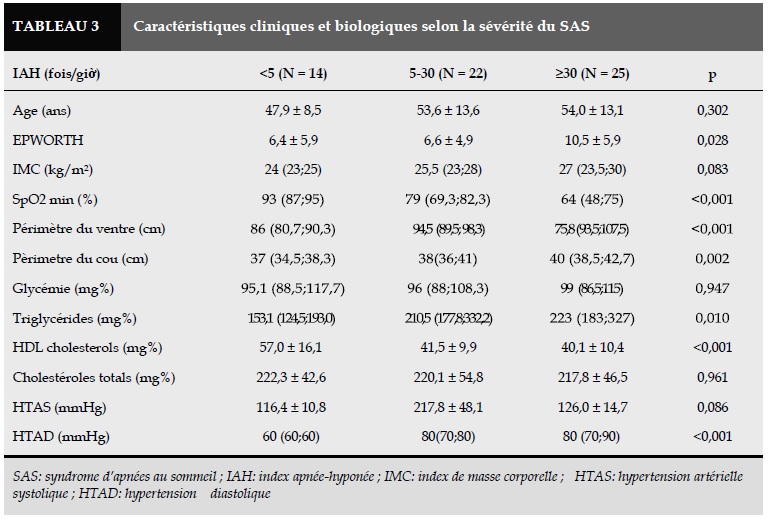
Le score d’Epworth était plus élevé significativement dans le groupe ayant le SAS de niveau sévère.
Les plus grands le périmètre du ventre et du cou étaient, le plus sévère le SAS était (Tableau 3). Le taux des Triglycérides et le niveau de la tension artérielle diastolique ont augmenté en parallèle avec la sévérité du SAS, pas de différence significative selon la glycémie à jeun parmi les groupes abordés (Tableau 3).
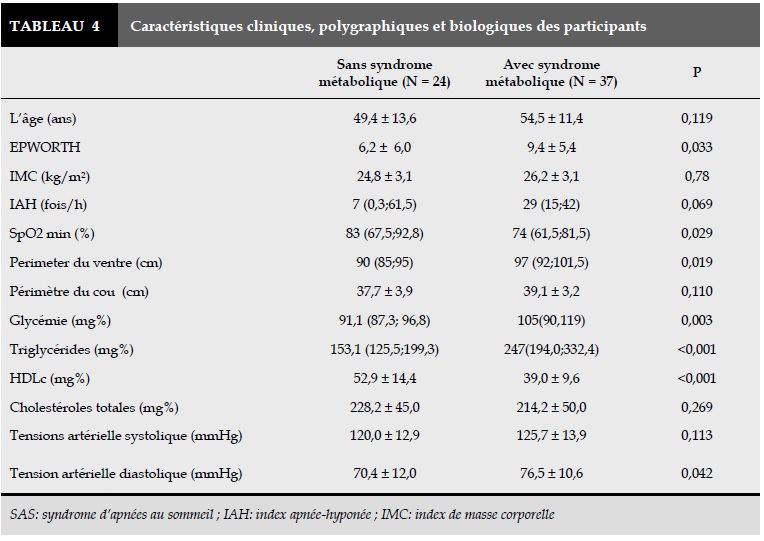
En dehors de la différence selon les critères de diagnostic du syndrome métabolique, la nadir saturation en oxygène du sommeil du groupe avec syndrome métabolique était plus basse. Il n’y a pas de différence significative entre deux groupes selon l’IAH (Tableau 4-5). Il n’y a pas de différence significative entre deux groupes selon le périmètre du ventre ainsi les tensions artérielles
La prévalence du syndrome métabolique (SM)
Selon les critères de l’ATP, la prévalence du syndrome métabolique (SM) chez les sujets atteints de SAS à l’hôpital de Cho Ray était de 72,3 % (95% CI: 58,7;85,1).
La prévalence du SM dont l’IAH < 5 fois/heure était de 21,4% (95% CI: 11,2;45,5).
La corrélation entre le SAS et le syndrome métabolique
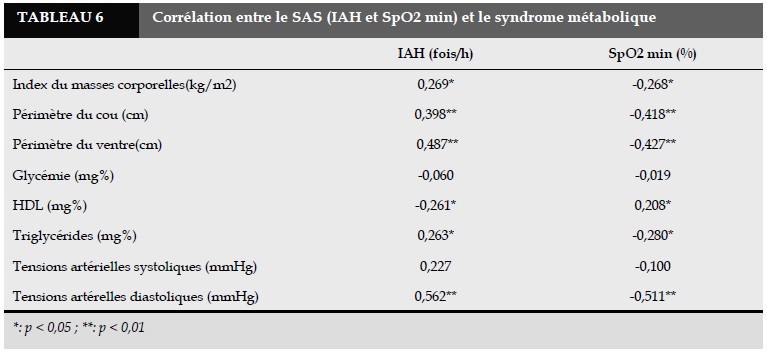
La corrélation entre le SAS défini par l’IAH et la SpO2 min et le syndrome métabolique est présentée sur le Tableau 6.
DISCUSSIONS
La prévalence du syndrome métabolique (SM) chez les patients atteints de SAS dans notre étude est de 72, 3% et équivalente à celle de l’auteur A. Gruber (74%) [8], supérieure à celles des auteurs comme Ozen K. Basoglu (47,2%) [9], Sharma et col. (19,9%) [10] et SYNAPSE 12,5% [11]. Cette différence peut être due aux différences des participants.
A. Gruber a réalisé une étude sur 79 patients avec suspicion de SM qui sont venus à l’hôpital pour la polysommnographie. L’étude d’Ozen K. Basoglu était sur 70 des obèses. L’étude de Sharma et celle de SYNAPSE ont été conduits sur les Indiens et les Français. Cependant, en général, dans ces études on peut trouver que la prévalence du SM chez SAS était supérieure à celle des patients sans SAS.
Les résultats de notre étude étaient de 72,3% vs 21,4%, tandis que celles d’A.Gruber étaient de 74% vs 24% et celles de SYNAPSE de 12,5% vs 5%. La prévalence du SM chez les patients SAS était plus élevée que les autres patients. La prévalence du SM chez les patients vietnamiens atteints de hépatitite C était de 34 %, de hypertension artérielle était 38,2%, celle de résidents de la ville de HoChiMinh était de 12%[14] ainsi que les Américains à 22% [13], les Chinois de 12%[14].
Nous avons trouvé également qu’il y avait une différence significative entre deux groupes selon les critères de diagnostic du syndrome métabolique. Nos résultats étaient analogues aux autres études sur les patients ayant le SAS [8, 11, 15]. Donc comme le syndrome métabolique, le SAS risquait d’augmenter les maladies cardiaques et les dislipidémies.
Dans notre études, en dehors de différence selon les critères diagnostiques, la nadir SpO2 du sommeil des SAS avec SM était plus basse significativement que celle des patients SAS sans SM, qui était compatible aux résultats de SYNAPSE [11]. En plus, l’IAH des SAS avec SM était plus haut par rapport aux autres études [11, 15], mais cette différence n’était pas significative probablement due à la taille limite de notre échantillon.
Pour le subgroup les patients avec SAS, nous n’avons pas trouvé la différence selon le périmètre du cou et du ventre. Par conséquent, quelque soit la présence du SM ou non, le SAS pouvait causer l’hypertension artérielle ainsi que le risque de l’insolinorésistence comme les résultats de l’ insulin. SYNAPSE [11].
Nous avons trouvé que le périmètre du cou, du ventre et l’IMC ont eu une corrélation proportionelle à l’IAH et une corrélation disproportionnelle à la saturation en oxygène. L’étude de SYNAPSE a eu le même résultat. Dans notre étude, cette corrélation est de niveau moyen tandis que celle de SYNAPSE étant de niveau faible. Le SAS était, exprimé par l’IAH, le plus sévère la désaturation nocturne en oxygène était. Nous avons montré la corrélation proportionnelle de niveau moyen selon le HDLc et TG avec l’IAH et la corrélation disproportionnelle de niveau moyen avec la nadir saturation en oxygène. Ce résultat était compatible à celui de SYNAPSE.
Dans notre étude, il y avait une corrélation proportionnelle de niveau moyen entre la tension artérielle diastolique et l’IAH, mais dans l’étude de SYNAPSE il n’y avait pas de lien. L’étude a eu pour but d’étudier la métabolisme lipidique sur les souris obèses et sous l’état de manque chronique et intermittent en oxygène. L’hypoxie chronique à court terme a augmenté le taux de cholesterol du sangs et aggravé la synthèse des triglycerides qui ont contrôlés par les facteurs modérateurs associant à la protéine 1 (SREBP-1) et inhibités l’esterification sur cholestérols et synthétisés HDLc au niveau du foie chez les souris saines [16].
Par conséquence, la sévérité de l’apnée a causé parallèlement celle de la désaturation en oxygène et les troubles des métabolismes lipidiques comme l’augmentation des triglycerides et la réduction des HDLc. La pression diastolique avait une corrélation proportionnelle à l’IAH et inverse à la nadir saturation nocturne en oxygène. Le micro-éveil pendant le sommeil a stimulé le système nerveux sympathique donc aggravé l’hypertension artérielle. L’hypoxie a également stimulé ce système nerveux donc provoqué l’hypertension artérielle.
CONCLUSION
La prévalence du SM chez SAS à l’hôpital de ChoRay était de 72,3% (95% CI: 58,7;85,1). La prévalence du SM sur patients ayant l’IAH <5 fois / h était à 21,4% (95% CI: 11,2;45,5). La tension artérielle diastolique avait une corrélation proportionnelle étroitement à l’IAH ( r=0,562) et une corrélation disproportionnelle étroitement au nadir SpO2 pendant le sommeil (r=-0,511) (p<0,01). Le taux des triglycérides avait également une corrélation proportionnelle de niveau moyen à l’IAH r = 0,263 (p<0,05) et une corrélation disproportionnelle de niveau moyen au nadir SpO2 r = -0,280 (p<0,05). Le taux du HDLc avait une corrélation disproportionnelle de niveau moyen à l’IAH r = -0,261 (p<0,05) et une corrélation proportionnelle à la nadir SpO2 r = 0,208 (p<0,05).
Remerciements Nous remercions le Dr. Nguyen Xuan Bich Huyen, le Dr. Vu Hoai Nam, le Dr. Dinh Hieu Nhan qui nous ont aidé et donné les conseils précieux concernant cette étude.
CONFLIT D’INTERÊTS
Aucun.
REFERENCES
1. Young, T., P.E. Peppard, and D.J. Gottlieb, Epidemiology of obstructive sleep apnea: a population health perspective. Am J Respir Crit Care Med, 2002. 165(9): p. 1217-39.
2. Newman, A.B., et al., Relation of sleep-disordered breathing to cardiovascular disease risk factors: the Sleep Heart Health Study. Am J Epidemiol, 2001. 154 (1): p. 50-9.
3. Levy, P., M.R. Bonsignore, and J. Eckel, Sleep, sleepdisordered breathing and metabolic consequences. Eur Respir J, 2009. 34(1): p. 243-60.
4. Fredheim, J.M., et al., Type 2 diabetes and pre-diabetes are associated with obstructive sleep apnea in extremely obese subjects: a cross-sectional study. Cardiovasc Diabetol, 2011. 10: p. 84.
5. Onat, A., et al., Obstructive sleep apnea syndrome is associated with metabolic syndrome rather than insulin resistance. Sleep Breath, 2007. 11(1): p. 23-30.
6. Stern M, e.al. Does the metabolic syndrome improve identification of individuals at risk of type 2 diabetes and/or cardiovascular disease? Dabetes care, 2004. 11: p. 2676-81.
7. Saydah, S.H., et al., Age and the burden of death attributable to diabetes in the United States. Am J Epidemiol, 2002. 156(8): p. 714-9.
8. Gruber, A., et al., Obstructive sleep apnoea is independently associated with the metabolic syndrome but not insulin resistance state. Cardiovasc Diabetol, 2006. 5: p. 22.
9. Basoglu, O.K., et al., Metabolic syndrome, insulin resistance, fibrinogen, homocysteine, leptin, and Creactive protein in obese patients with obstructive sleep apnea syndrome. Ann Thorac Med, 2011. 6(3): p. 120-5.
10. Sharma, S.K., et al., Prevalence and risk factors of obstructive sleep apnea syndrome in a population of Delhi, India. Chest, 2006. 130(1): p. 149-56.
11. Assoumou, H.G., et al., Obstructive sleep apnea and the metabolic syndrome in an elderly healthy population: the SYNAPSE cohort. Sleep Breath, 2011.
12. 14. Son le, N.T., et al., The metabolic syndrome: prevalence and risk factors in the urban population of Ho Chi Minh City. Diabetes Res Clin Pract, 2005. 67(3): p. 243-50.
13. 15. Ford E. S., W.H.G., and W. H. Dietz, Prevalence of the metabolic syndrome among US adults: findings from the third National Health and Nutrition Examination Survey. JAMA, 2002. 287(3): p. 356-9.
14. 16. Yi, Z., et al., Prevalence of the metabolic syndrome among rural original adults in NingXia, China. BMC Public Health, 2010. 10: p. 140.
15. 17. Sreenivas, S.S.K.a.V. Are metabolic syndrome, obstructive sleep apnoea & syndrome Z sequential?--a hypothesis. Indian J Med Res, 2010. 131: p. 455-8.
16. 18. Li J., e.al. Intermittent hypoxia induces hyperlipidemia in lean mice. Circ Res 2005. 97(7): p. 698 -706.
TABLES
REFERENCES
1. Young, T., P.E. Peppard, and D.J. Gottlieb, Epidemiology of obstructive sleep apnea: a population health perspective. Am J Respir Crit Care Med, 2002. 165(9): p. 1217-39.
2. Newman, A.B., et al., Relation of sleep-disordered breathing to cardiovascular disease risk factors: the Sleep Heart Health Study. Am J Epidemiol, 2001. 154 (1): p. 50-9.
3. Levy, P., M.R. Bonsignore, and J. Eckel, Sleep, sleepdisordered breathing and metabolic consequences. Eur Respir J, 2009. 34(1): p. 243-60.
4. Fredheim, J.M., et al., Type 2 diabetes and pre-diabetes are associated with obstructive sleep apnea in extremely obese subjects: a cross-sectional study. Cardiovasc Diabetol, 2011. 10: p. 84.
5. Onat, A., et al., Obstructive sleep apnea syndrome is associated with metabolic syndrome rather than insulin resistance. Sleep Breath, 2007. 11(1): p. 23-30.
6. Stern M, e.al. Does the metabolic syndrome improve identification of individuals at risk of type 2 diabetes and/or cardiovascular disease? Dabetes care, 2004. 11: p. 2676-81.
7. Saydah, S.H., et al., Age and the burden of death attributable to diabetes in the United States. Am J Epidemiol, 2002. 156(8): p. 714-9.
8. Gruber, A., et al., Obstructive sleep apnoea is independently associated with the metabolic syndrome but not insulin resistance state. Cardiovasc Diabetol, 2006. 5: p. 22.
9. Basoglu, O.K., et al., Metabolic syndrome, insulin resistance, fibrinogen, homocysteine, leptin, and Creactive protein in obese patients with obstructive sleep apnea syndrome. Ann Thorac Med, 2011. 6(3): p. 120-5.
10. Sharma, S.K., et al., Prevalence and risk factors of obstructive sleep apnea syndrome in a population of Delhi, India. Chest, 2006. 130(1): p. 149-56.
11. Assoumou, H.G., et al., Obstructive sleep apnea and the metabolic syndrome in an elderly healthy population: the SYNAPSE cohort. Sleep Breath, 2011.
12. 14. Son le, N.T., et al., The metabolic syndrome: prevalence and risk factors in the urban population of Ho Chi Minh City. Diabetes Res Clin Pract, 2005. 67(3): p. 243-50.
13. 15. Ford E. S., W.H.G., and W. H. Dietz, Prevalence of the metabolic syndrome among US adults: findings from the third National Health and Nutrition Examination Survey. JAMA, 2002. 287(3): p. 356-9.
14. 16. Yi, Z., et al., Prevalence of the metabolic syndrome among rural original adults in NingXia, China. BMC Public Health, 2010. 10: p. 140.
15. 17. Sreenivas, S.S.K.a.V. Are metabolic syndrome, obstructive sleep apnoea & syndrome Z sequential?--a hypothesis. Indian J Med Res, 2010. 131: p. 455-8.
16. 18. Li J., e.al. Intermittent hypoxia induces hyperlipidemia in lean mice. Circ Res 2005. 97(7): p. 698 -706.
ARTICLE INFO
DOI: 10.12699/jfvp.4.10.2013.36
Conflict of Interest
Non
Date of manuscript receiving
21/09/2012
Date of publication after correction
15/01/2013
Article citation
Dang Thi Mai K, Tran Van N. Study of the prevalence of metabolic syndrome in patients with sleep apnea syndrome. J Func Vent Pulm 2013;04(10):36-42.