
 English
English
 French
French
Spontaneous pneumomediastinum revealing asthma in a young girl
Pneumomédiastin spontané révélant un asthme chez une jeune fille
Ghislain BOUGMA1, Abdoul Risgou OUEDRAOGO2, Jules Christian MINOUNGOU2, Julienne OUEDRAOGO1, Rosalie Patricia OUEDRAOGO1, Lakinapin Aboubacar DRABO1, David LAMIEN3, Kadidiatou BONCOUNGOU4, Georges OUEDRAOGO4, Gisèle BADOUM4, Martial OUEDRAOGO4
1: Service de médecine, centre hospitalier régional de Kaya, Kaya, Burkina Faso
2: Service de pneumologie, centre hospitalier universitaire de Tengandogo, Ouagadougou, Burkina Faso
3: Service d’imagerie médicale, centre hospitalier régional de Kaya, Kaya, Burkina Faso
4: Service de pneumologie, centre hospitalier universitaire Yalgado Ouédraogo, Ouagadougou, Burkina Faso
Corresponding author:
BOUGMA Ghislain
Service de médecine, centre hospitalier régional de Kaya, Kaya, Burkina Faso
E-mail: bougmaghisso@yahoo.fr
ABSTRACT
Introduction. Spontaneous pneumomediastinum is a rare condition. It is benign and may occur after acute asthma. We report a case of spontaneous pneumomediastinum in a young girl.
Observation. A 15-year-old girl with no known pathological history other than familial atopy presented with sudden onset of chest pain. The clinical examination revealed snowy crepitations on palpation of the cervical and anterosuperior thoracic region, as well as bilateral diffuse sibilant rales. The frontal chest X-ray showed images compatible with pneumomediastinum associated with subcutaneous emphysema, confirmed by the chest CT. Management consisted of strict rest with treatment based on corticosteroids and bronchodilators. The evolution was favourable after eight days of hospitalization.
Conclusion. Spontaneous pneumomediastinum is a mostly benign pathology and therefore should not be explored or managed invasively until proven otherwise.
KEYWORDS: Spontaneous pneumomediastinum; Asthma; Young girl; Evolution.
RÉSUMÉ
Introduction. Le pneumomédiastin spontané est une affection rare. Il est bénin et peut survenir au décours d’un asthme aigue. Nous rapportons un cas de pneumomédiastin spontané chez une jeune fille.
Observation. Il s’est agi d’une élève de 15 ans, sans antécédent pathologique connu en dehors d’une atopie familiale. Elle a consulté pour douleur thoracique de survenue brutale. L’examen clinique retrouvait des crépitations neigeuses à la palpation de la région cervicale et thoracique antéro-supérieure, ainsi que des râles sibilants diffus bilatéraux. La radiographie thoracique de face objectivait des images compatibles avec un pneumomédiastin associé à un emphysème sous cutané, confirmé par le scanner thoracique. La prise en charge a consisté à un repos strict avec un traitement à base de corticoïdes et de bronchodilatateurs. L’évolution a été favorable au bout de huit jours d’hospitalisation.
Conclusion. Le pneumomédiastin spontané est une pathologie bénigne le plus souvent et ne devrait donc pas faire l’objet d’exploration ou de prise en charge invasive jusqu’à preuve du contraire.
MOTS CLÉS: Pneumomédiastin spontané; Asthme; Jeune fille; Evolution .
INTRODUCTION
Le pneumomédiastin spontané (PMS) est défini par la présence d’air au niveau du médiastin en dehors de tout contexte traumatique, iatrogène ou d’une maladie pulmonaire sous-jacente [1]. C’est une affection rare concernant généralement les jeunes adultes de sexe masculin sans facteur précipitant apparent ou maladie [1,2].
Il s’agit d’une affection bénigne survenant souvent au décours d’un asthme aigue [2]. Son principal risque est d´être confondu avec un tableau de fistule aéro-digestive, conduisant parfois à la réalisation d´investigations et de mesures thérapeutiques invasives [3]. Nous rapportons un cas de PMS chez une fille de 15 ans.
OBSERVATION
Il s’est agi d’une élève de 15 ans, sans antécédent pathologique connu mise à part une atopie familiale.
Elle a consulté pour douleur thoracique intense à type de pesanteur de siège retro sternal, à irradiation ascendante vers le cou, calmée par l’antéflexion du thorax et aggravée par le décubitus dorsal. Cette douleur était associée à une toux non productive intense.
Le tableau était d’évolution aigue dans un contexte d’angoisse (attente des résultats d’un examen scolaire). L’examen clinique avait trouvé une patiente polypnéique à 33 cycles par minute sans autres signes d’insuffisance respiratoire aigüe avec une saturation périphérique en oxygène à 97% à l’air ambiant.
Des crépitations neigeuses étaient retrouvées à la palpation de la région cervicale et thoracique antéro-supérieure.
L’auscultation cardio-pulmonaire avait retrouvé des râles sibilants diffus bilatéraux avec une tachycardie à 121 battements par minute.
La tension artérielle était de 110/60 mmHg et elle avait un indice de masse corporel (IMC) de 24kg/m2. La radiographie thoracique de face objectivait une hyperclarté linéaire de part et d’autre du médiastin supérieur et moyen, compatible avec un pneumomédiastin. Par ailleurs, on notait une extension du pneumomédiastin vers les régions cervicales et les parties molles cervico-thoraciques.
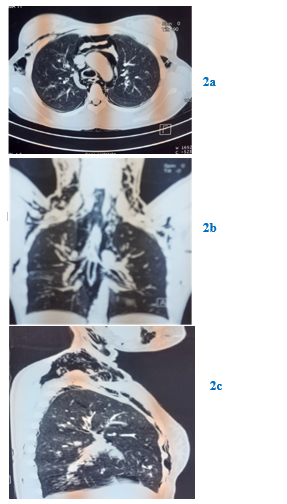
Le scanner thoracique avait confirmé la présence de l’air en péritrachéal, en péribronchique, et au niveau du médiastin antérieur (Fig. 2). Le bilan biologique ne montrait aucune anomalie mise à part une CRP à 20 mg/L.
FIGURE 2. Coupes scannograhiques axiale (2a), coronale (2b) et sagittale (2c) objectivant une hypodensité anormale au niveau médiastinal ainsi qu’au niveau des parties molles thoraciques et cervicales compatible avec un pneumomédiastin associé à un emphysème sous cutané.
La patiente a été hospitalisée et mis sous corticothérapie par voie intraveineuse à raison de 8 mg de bétaméthasone par jour, du sulfate de terbutaline 0,5 mg en sous cutané chaque douze heures et une nébulisation à base de bromure d’ipratropium (1mg/2ml), de budésonide (1mg/2ml) et de salbutamol (5mg/2ml) chaque 08heures.
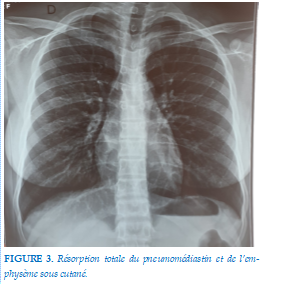
L’évolution a été favorable tant sur le plan clinique que radiologique (Figure 3) et la patiente libérée au bout de huit jours d’hospitalisation puis suivie en externe pour maladie asthmatique.
DISCUSSION
Le PMS, d’apparition le plus souvent brutale, se retrouve préférentiellement chez l’adulte jeune, de sexe masculin, ayant un morphotype longiligne [2,3]. Dans le présent cas, il s’est agi d’un sujet jeune de sexe féminin.
Le mécanisme de survenu du PMS est encore mal défini. L'hypothèse la plus souvent rapportée dans la littérature est celle d'une hyperpression endo-bronchique à glotte fermée [4]. Cette hyperpression serait responsable d'une rupture alvéolaire, l'air va donc passer des espaces interstitiels vers le médiastin en progressant le long des axes broncho-vasculaires jusqu'aux hiles, puis vers les tissus sous cutanés et les espaces cervicaux profonds et éventuellement vers le péricarde et l'espace épidural à travers les trous de conjugaison [4].
La brèche alvéolaire peut également siéger en périphérie, à travers la plèvre viscérale, créant un pneumothorax associé. Les causes de cette hyperpression à glotte fermée sont entre autre une
obstruction bronchique aigue, telle dans la crise d'asthme et l'inhalation de corps étranger [5]; ou en cas de ventilation mécanique utilisant de grands volumes et/ou des valeurs élevées de pression en fin d'expiration; ou encore lors d'une toux quinteuse ou d'efforts de vomissement [6]; et enfin lors d'une manœuvre de Valsalva comme la défécation, la manœuvre d'Hemlich ou de l'inhalation volontaire de cocaïne, de marijuana ou d'ecstasy [3, 6]. Un deuxième mécanisme du pneumomédiastin spontané fait appel à des lésions directes des parois alvéolaires. C'est le cas des pneumopathies infectieuses [2,7,8].
Dans la série de Chaanoun K. et al., le mécanisme le plus fréquent était celui de l'hyperpression à glotte fermé [8]. Le tableau clinique est dominé par les douleurs thoraciques rétro sternales d'installation brutale comme dans le présent cas, accompagnée d’une toux intense. La toux était présente chez la moitié des patients de ladite série et des douleurs cervicales chez un tiers d´entre eux [8]. L'examen physique de notre patiente retrouvait des râles sibilants bilatéraux et un emphysème sous cutané cervicale et thoracique supérieur. Le signe de Hammam était absent. C'est pourtant un signe pathognomonique du pneumomédiastin. Il se manifeste sous forme de bruits bulleux synchrones des battements cardiaques [9].
La radiographie pulmonaire (RT) de face a permis de poser le diagnostic de pneumomédiastin. Cependant, certains auteurs trouvent que 30 % des pneumomédiastins sont méconnus par la RT seule [7]. Une tomodensitométrie thoracique est demandé en complément en cas de suspicion de lésion organique associée bronchique ou œsophagienne [7]. Le Transit œsophagien aux hydrosolubles est indiqué en cas de suspicion de rupture œsophagienne. Le PMS est une pathologie bénigne dont l'évolution spontanée se fait vers la résorption en 48 à 96 heures par passage direct de l'air dans la circulation sanguine. Son traitement est essentiellement symptomatique. Cependant de rares complications à type de pneumomédiastin sous tension peuvent être observées [2]. Un drainage chirurgical est indiqué dans ces situations afin d’éviter une tamponnade. Les récidives sont très rares [2,10].
CONCLUSION
Le PMS est une pathologie rare. Cependant, il ne doit être méconnu devant une douleur thoracique brutale chez la jeune fille avec une prédisposition d’asthme. Il s’agit d’une pathologie à manifestation « spectaculaire » mais bénigne à évolution spontanée favorable dans la plupart des cas. Elle ne devrait donc pas faire l’objet d’exploration ou de prise en charge invasive jusqu’à preuve du contraire.
REFERENCES
| 1. Newcomb AE, Clarke CP. Spontaneous pneumomediastinum: a benign curiosity or a significant problem? Chest. 2005 Nov;128(5):3298-302. doi: 10.1378/chest.128.5.3298. PMID: 16304275. |
| 2. Caceres M, Ali SZ, Braud R, Weiman D, Garrett HE Jr. Spontaneous pneumomediastinum: a comparative study and review of the literature. Ann Thorac Surg. 2008 Sep;86(3):962-6. doi: 10.1016/j.athoracsur.2008.04.067. PMID: 18721592. |
| 3. Yousfi FZ, Guerrouj S, Thouil A, Kouismi H. Pneumomédiastin spontané: un diagnostic rare et bénin du jeune adulte (à propos d’un cas). Pan Afr Med J. 2021 Mar 5;38:238. French. doi: 10.11604/pamj.2021.38.238.27011. PMID: 34603571. |
| 4. Macklin MT, Macklin CC. Malignant interstial emphysema of the lungs and mediastinum as an important occult complication in many respiratory diseases and others conditions: an interpretation of the clinical literature in the light of laboratory experiment. Medecine. 1944; 23(4): 281-358. |
| 5. Elmoqaddem A, Serghini I, Janah H, Chouikh C, Alaoui A, Bensghir M. Pneumomediastin spontané chez un asthmatique. Pan Afr Med J. 2016 Oct 18;25:94. French. doi: 10.11604/pamj.2016.25.94.9957. PMID: 28292057. |
| 6. Moore GM, Baker J, Bui T. Psychogenic vomiting complicated by marijuana abuse and spontaneous pneumomediastinum. Aust N Z J Psychiatry. 1996 Apr;30(2):290-4. doi: 10.3109/00048679609076108. PMID: 8811275. |
| 7. Kaneki T, Kubo K, Kawashima A, Koizumi T, Sekiguchi M, Sone S. Spontaneous pneumomediastinum in 33 patients: yield of chest computed tomography for the diagnosis of the mild type. Respiration. 2000;67(4):408-11. doi: 10.1159/000029539. PMID: 10940795. |
| 8. Khadija C, Nahid Z, Hanane B, Nabiha Y. Pneumomédiastin spontané: à propos de 18 cas. Pan Afr Med J. 2018 Oct 2;31:75. French. doi: 10.11604/pamj.2018.31.75.15737. PMID: 31007822. |
| 9. Kazuhiro Uda, Takahiro Matsushima, Yuho Horikoshi, Hiroshi Hataya. Hamman's Sign in a Patient with Spontaneous Pneumomediastinum. July 15, 2018DOI:https://doi.org/10.1016/j.jpeds.2018.06.030 |
| 10. Freixinet J, García F, Rodríguez PM, Santana NB, Quintero CO, Hussein M. Spontaneous pneumomediastinum long-term follow-up. Respir Med. 2005 Sep;99(9):1160-3. doi: 10.1016/j.rmed.2005.02.025. Epub 2005 Apr 1. PMID: 16085218. |
Figures
REFERENCES
| 1. Newcomb AE, Clarke CP. Spontaneous pneumomediastinum: a benign curiosity or a significant problem? Chest. 2005 Nov;128(5):3298-302. doi: 10.1378/chest.128.5.3298. PMID: 16304275. |
| 2. Caceres M, Ali SZ, Braud R, Weiman D, Garrett HE Jr. Spontaneous pneumomediastinum: a comparative study and review of the literature. Ann Thorac Surg. 2008 Sep;86(3):962-6. doi: 10.1016/j.athoracsur.2008.04.067. PMID: 18721592. |
| 3. Yousfi FZ, Guerrouj S, Thouil A, Kouismi H. Pneumomédiastin spontané: un diagnostic rare et bénin du jeune adulte (à propos d’un cas). Pan Afr Med J. 2021 Mar 5;38:238. French. doi: 10.11604/pamj.2021.38.238.27011. PMID: 34603571. |
| 4. Macklin MT, Macklin CC. Malignant interstial emphysema of the lungs and mediastinum as an important occult complication in many respiratory diseases and others conditions: an interpretation of the clinical literature in the light of laboratory experiment. Medecine. 1944; 23(4): 281-358. |
| 5. Elmoqaddem A, Serghini I, Janah H, Chouikh C, Alaoui A, Bensghir M. Pneumomediastin spontané chez un asthmatique. Pan Afr Med J. 2016 Oct 18;25:94. French. doi: 10.11604/pamj.2016.25.94.9957. PMID: 28292057. |
| 6. Moore GM, Baker J, Bui T. Psychogenic vomiting complicated by marijuana abuse and spontaneous pneumomediastinum. Aust N Z J Psychiatry. 1996 Apr;30(2):290-4. doi: 10.3109/00048679609076108. PMID: 8811275. |
| 7. Kaneki T, Kubo K, Kawashima A, Koizumi T, Sekiguchi M, Sone S. Spontaneous pneumomediastinum in 33 patients: yield of chest computed tomography for the diagnosis of the mild type. Respiration. 2000;67(4):408-11. doi: 10.1159/000029539. PMID: 10940795. |
| 8. Khadija C, Nahid Z, Hanane B, Nabiha Y. Pneumomédiastin spontané: à propos de 18 cas. Pan Afr Med J. 2018 Oct 2;31:75. French. doi: 10.11604/pamj.2018.31.75.15737. PMID: 31007822. |
| 9. Kazuhiro Uda, Takahiro Matsushima, Yuho Horikoshi, Hiroshi Hataya. Hamman's Sign in a Patient with Spontaneous Pneumomediastinum. July 15, 2018DOI:https://doi.org/10.1016/j.jpeds.2018.06.030 |
| 10. Freixinet J, García F, Rodríguez PM, Santana NB, Quintero CO, Hussein M. Spontaneous pneumomediastinum long-term follow-up. Respir Med. 2005 Sep;99(9):1160-3. doi: 10.1016/j.rmed.2005.02.025. Epub 2005 Apr 1. PMID: 16085218. |
ARTICLE INFO DOI: 10.12699/jfvpulm.14.44.2023.53
Conflict of Interest
Non
Date of manuscript receiving
25/04/2023
Date of publication after correction
25/10/2023
Article citation
Ghislain BOUGMA, Abdoul Risgou OUEDRAOGO, Jules Christian MINOUNGOU, Julienne OUEDRAOGO, Rosalie Patricia OUEDRAOGO, Lakinapin Aboubacar DRABO, David LAMIEN, Kadidiatou BONCOUNGOU, Georges OUEDRAOGO, Gisèle BADOUM, Martial OUEDRAOGO. J Func Vent Pulm 2023;44(14):53-56