
 English
English
 French
French
Sleep apnea syndrome in patients with stroke at Libreville University Hospital
Syndrome d’apnées durant le sommeil chez les patients victimes d’accidents vasculaires cérébraux au CHU de Libreville
KOMBILA Ulrich Davy1,2,3, NYANGUI MAPAGA Jennifer4, AWOUNOU Hilary4, KOUNA Philomène4, BOGUIKOUMA Jean Bruno3
1UMR du Service de médecine interne, CHU de Libreville, Librevill(Gabon)
2Service de Pneumologie, Institut des Maladies Infectieuses, PDG, Libreville (Gabon)
3Faculté de Médecine de Libreville, Université des sciences de la santé
4Service de Neurologie, CHU de Libreville, Libreville (Gabon)
Corresponding author: Ulrich Davy KOMBILA. Unité des Maladies Respiratoires du Service Médecine Interne du CHU de Libreville, Libreville - Gabon
Mail: ulrichdavyk@gmail.com
ABSTRACT
Introduction. The relationship between sleep apnea syndrome (SAS) and cerebrovascular accidents (CVA) is often debated. The objective of the study was to determine the prevalence of SAS among stroke patients. Patients and Methods. This was a cross-sectional, descriptive, analytical study with prospective data collection from November 1, 2023, to April 30, 2024, in the Neurology Department of the Libreville University Hospital. The diagnosis of SAS was made based on suggestive clinical signs according to SPLF criteria A or B and C and an apnea/hypopnea index (AHI) greater than or equal to 5 per hour of sleep.
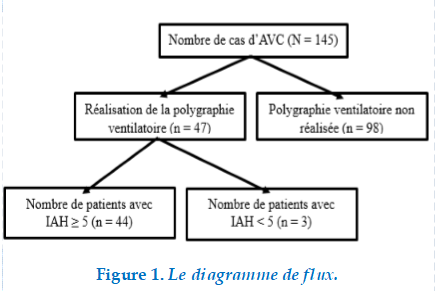
Results. One hundred and forty-seven patients suffered a stroke during the study period; 47 met our inclusion criteria, and 44 had an AHI ≥5, representing a hospital prevalence of SAS of 93.6%. The mean age was 60.58±14.233 years and the sex ratio was 1.14. The body mass index was greater than 35 in 7 patients (16.7%) were. Among the most frequently observed comorbidities were hypertension (n=35; 77.8%), diabetes (n=9; 20.0%). Frequent alcohol consumption was found in 21 patients (46.7%). The stroke was ischemic in 38 patients (84.4%). The AHI was severe in 18 patients (40.0%). Factors independently associated with severe OSA were : hypertension (ORa = 8.5 [18.971 – 74.424]; p = 0.029), and insomnia (ORa = 4.490 [1.248 – 16.151]; p = 0.020).
Conclusion: The frequency of OSA is high in patients who have suffered a stroke. Factors independently associated with severe OSA were hypertension and insomnia.
KEYWORDS: Sleep apnea syndrome; Stroke; Hypertension; Insomnia; Libreville.
RÉSUMÉ
Introduction. Les rapports entre le syndrome d’apnée durant le sommeil (SAS) et les accidents vasculaires cérébraux (AVC) sont souvent discutés. L’objectif de l’étude était de déterminer la prévalence du SAS parmi les patients victimes d’AVC. Patients et méthode. Il s’est agi d’une étude transversale, descriptive à visée analytique avec collecte de données prospectives du 1er novembre 2023 au 30 avril 2024 au service de neurologie du CHU de Libreville. Le diagnostic du SAS a été retenu devant les signes cliniques évocateurs selon les critères A ou B et C de la SPLF et un index d’apnées/hypopnées (IAH) supérieur ou égale à 5 par heure de sommeil.
Résultats. Cent quarante-sept patients étaient victimes d’AVC durant la période d’étude, 47 répondaient à nos critères d’inclusion, 44 avaient un IAH≥5, soit une prévalence hospitalière du SAS de 93,6%. L’âge moyen était de 60,58±14,233 ans et le sex-ratio à 1,14. L’index de masse corporelle était supérieur à 35 chez 7 patients (16,7%). Parmi les comorbidités les plus fréquemment observés, il y avait l’hypertension artérielle (n=35 ; 77,8%), le diabète (n=9 ; 20,0%). La consommation fréquente d’alcool était retrouvée chez 21 patients (46,7%). L’AVC était ischémique chez 38 patients (84,4%). L’IAH était sévère chez 18 patients (40,0%). Les facteurs indépendamment associés au SAOS sévère sont : l’hypertension artérielle (ORa= 8,5 [18,971 – 74,424] ; p=0,029], et l’insomnie (ORa = 4,490 [1,248 – 16,151] ; p=0,020).
Conclusion. La fréquence du SAS est élevée chez les patients victimes d’accident vasculaire. Les facteurs indépendamment associés au SAS sévère était l’hypertension artérielle, et l’insomnie
MOTS CLÉS: Syndrome d’apnée du sommeil; Accident vasculaire cérébral; HTA; Insomnie; Libreville.
INTRODUCTION
Les maladies cardiovasculaires sont l’une des principales causes d’invalidité grave à long terme. Le contrôle des facteurs de risque reste un enjeu pour de nombreux patients. Les rapports entre le syndrome d’apnées durant le sommeil (SAS) et les accidents vasculaires cérébraux (AVC) sont toujours discutés, mais de nombreuses et nouvelles preuves s’accumulent, démontrant ainsi que le SAS est un facteur de risque indépendant des AVC [1, 2], avec un risque de survenu de deux à trois fois supérieur à la population normale, quels que soient les auteurs [2]. Outre les facteurs de risque traditionnels d'AVC tels que l'hypertension, le tabagisme et la fibrillation auriculaire, l'apnée obstructive du sommeil est désormais de plus en plus reconnue comme un facteur de risque traitable important [3]. La prévalence de syndrome d’apnées du sommeil chez les patients ayant fait un AVC s’est révélée particulièrement élevée, atteignant 30 à 70% [4]. Les relations entre le syndrome d’apnées durant le sommeil et l’AVC ont reçu récemment une attention particulière, parallèlement au développement clinique considérable de cette pathologie [4]. Au Gabon, malgré la persistance des maladies infectieuses depuis l’avènement de l’infection à VIH/SIDA, on assiste à une transition épidémiologique marquée par l’occidentalisation du mode de vie, l’urbanisation rapide et le vieillissement de la population y sont incriminés. Les AVC représentent le premier motif d’hospitalisation au service de neurologie, souvent dramatique par le handicap qu’elle laisse persister et la première cause de mortalité [5]. Le SAS est un enjeu majeur de santé publique car il peut induire certaines pathologies graves et mortelles. Sa prévalence est sous-estimée et mal connue surtout en Afrique. Les études épidémiologiques en Afrique du centre et de l’ouest en particulier sont peu nombreuses [6]. L’objectif était de déterminer la prévalence du syndrome d’apnées durant le sommeil chez les patients victimes d’AVC et secondairement les facteurs de risque du statut « SAOS sévère », chez les patients victimes d’AVC.
MÉTHODES
L’étude s’est déroulée au service de neurologie du CHU de Libreville qui est le dernier niveau de référence du système de santé. Il s’agit du service de référence des maladies neuro-vasculaires du Gabon. Il comporte en son sein une unité neuro-vasculaire de cinq lits. L’étude a été de type transversal, descriptive à visée analytique avec collecte de données prospectives et s’est déroulée du 1er novembre 2023 au 30 avril 2024. Ont été inclus dans l’étude tous les patients victimes d’AVC ayant réalisé une polygraphie ventilatoire nocturne après consentement éclairé. Les patients aux antécédents de syndrome d’apnées durant le sommeil appareillé ou non, n’ont pas été inclus de l’étude.
Ont été exclus de l’étude tous les patients victimes d’AVC, mais dont l’index d’apnées – hypopnées (IAH) a été inférieur à 5 par heure de sommeil ou les patients atteint de syndrome d’apnées durant le sommeil de type centrale.Diagnostic du SAS
Le polygraphe ventilatoire utilisé était le CID Lx (PneaVox). Le système relevait six signaux (flux nasal mesuré par le capteur correspondant à une lunette nasale, mouvements thoraciques et abdominaux (RIP) pour relever les efforts respiratoires, oxymétrie pour relever les désaturations nocturnes, fréquence cardiaque, position corporelle et activité). Le score des évènements a été réalisé selon les dernières recommandations de l'Académie Américaine de médecine du Sommeil (AASM). Le diagnostic du SAS a été retenu devant les signes clinique évocateurs selon les critères A ou B et C de la Société de Pneumologie de Langue Française (SPLF) et un index (IAH) supérieur ou égale à 5 par heure de sommeil.
Définitions opérationnelles des évènements respiratoires
L’évaluation de la sévérité du SAS s’est basée sur l’IAH du sommeil par heure définissant ainsi trois stades de sévérité polygraphiques : SAS léger avec un IAH entre 5 à 15 par heure, le SAS modéré avec un IAH entre 15 à 30 par heure et le SAS sévère avec un IAH supérieur ou égal à 30 par heure [7, 8]. Les patients ont été répartis en deux groupes pour les raisons d’étude : le groupe des patients au statut « SAS sévère » défini par un IAH supérieur ou égal à 30 par heure de sommeil. Le groupe des témoins était des patients au statut « SAS non sévère » défini par un IAH inférieur à 30 par heure de sommeil.
Collecte des données
Les données ont été collectées sur une fiche d’enquête comportant l’état civil, les facteurs de risque, les antécédents cardiovasculaires, les données cliniques, paracliniques, étiologiques des patients victimes d’AVC. La polygraphie ventilatoire nocturne (PVN) a été réalisée à la phase aiguë de l’AVC à l’hôpital ou au domicile du patient après la sortie. Avant la pose de l’appareil, le médecin expliquait au patient le principe et le but de l’analyse. Les paramètres suivants ont été renseigné : tension artérielle, pouls, poids, taille, périmètre cervicale, périmètre abdominale. Ensuite, il procédait à la mise en place du polygraphe ventilatoire. La lecture des enregistrements a été automatique, puis manuelle.
Analyse statistique
La saisie a été réalisée grâce au logiciel Excel 2010 (Microsoft) et l’analyse des données s’est faite grâce au logiciel SPSS 25. Les statistiques descriptives usuelles (moyennes, écart type, proportion) ont été utilisées pour présenter la synthèse des résultats. Les données étaient comparatives entre le « SAS sévère » et le « SAS non sévère ». Les moyennes ± écart types des variables qualitatives ont été comparées avec le test Anova. Le test de Khi2 et le test de Fisher exact
ont été utilisés pour comparer les proportions des variables qualitatives en tableaux croisés. Toutes les variables qui étaient statistiquement significatives (p<0,20) après l’analyse bivariée ont été intégrées dans un modèle de régression logistique par itération de type pas à pas descendante. La valeur de p < 0,05 a été considérée comme significative. Les odds ratio ajusté (ORa) ont été calculés pour estimer la force de l’association.
Considérations éthiques
Le consentement éclairé de chaque patient était obtenu avant l’enrôlement dans l’étude. L’anonymat des patients a été assuré par la codification de la fiche d’enquête.
RESULTATS
Caractéristiques générales
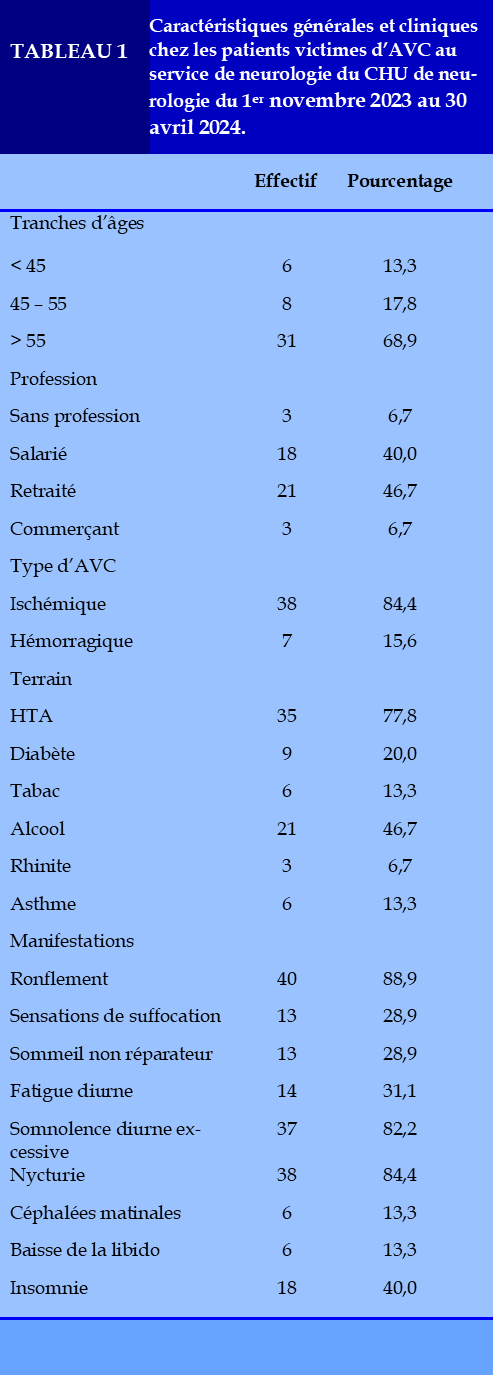
Au total, une PVN, a été réalisée chez 47 patients durant la période d’étude. Le diagnostic de SAS a été confirmée chez 44 patients, soit une prévalence hospitalière de 93,6% du SAS chez les patients victimes d’AVC. Le (Tableau 1) présente les caractéristiques sociodémographiques de l’échantillon. La moyenne d’âge de la population d’étude était de 60,58±14,233 (Extrêmes : 29 – 95 ans). La population d’étude était constituée de 24 hommes (53,3%) et de 21 femmes (46,7%) ; soit un sex-ratio de 1,14. La moyenne d’âge des hommes a été de 56,16±13,88 ans avec les extrêmes de 29 et 80 ans contre 65,61±13,18 ans avec des extrêmes de 38 et 95 ans chez les femmes (p=0,0248). Trente et un patients (68,9%) avaient un âge supérieur à 55 ans. Les retraités et les salariés représentaient respectivement 46,7% (n = 21) et 40,0% (n = 18) de l’échantillon. L’accident vasculaire cérébrale était de type ischémique chez 84,4% des patients (n=38). Trente et un patients (68,9%) avaient un niveau d’étude au moins égale au secondaire. Les comorbidités étaient l’hypertension artérielle (n=33 ; 75%), le diabète (n=10 ; 22,7%) et l’asthme (n=7 ; 15,9%) (Tableau 1). La circonférence du cou était supérieure à 41 cm chez huit femmes (18,2%), à 44 cm chez neuf homme (20,4%). Sept patients (16,7%) avaient une obésité sévère avec un index de masse corporelle supérieur à 35.
Signes cliniques et aspects au scanner cérébral
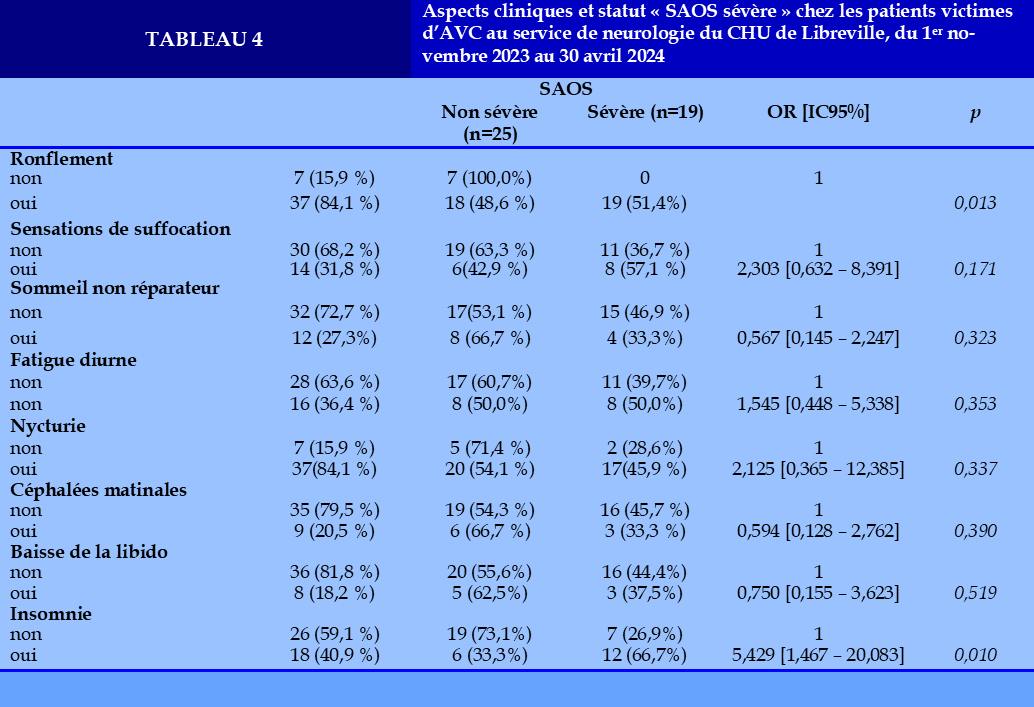
Les manifestations nocturnes étaient dominées par la ronchopathie chronique (n=40 ; 88,9%), la nycturie supérieure à deux mictions (n=38 ; 84,4%).
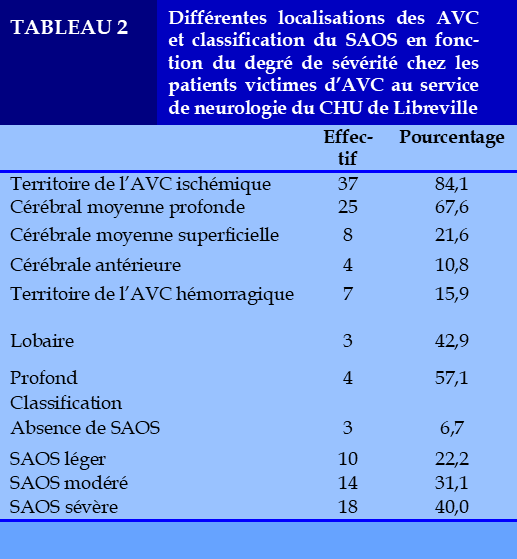
Les sensations de suffocation avec réveil nocturne étaient rapportées par 13 patients (28,9%). Les symptômes diurnes fréquemment rapportés par les patients étaient la somnolence diurne excessive (n=37 ; 82,2%), la fatigue diurne (n=14 ; 14,1%), le sommeil non récupérateur (n=13 ; 28,9%). Six patients (13,3%) avaient rapporté les troubles de la libido. L’AVC était sus-tentoriel ischémique chez 38 patients (84,4%) et hémorragique sus-tentoriel chez 7 patients (15,6%). Les différentes localisations de l’AVC en fonction du type d’AVC sont représentées dans le (Tableau 2). Parmi les patients victimes d’AVC ischémique sus-tentoriel, le territoire fréquemment atteint était l’artère cérébrale moyenne profonde (n=25/37 ; 67,6%), et parmi les patients victimes d’AVC hémorragique sus-tentoriel il s’agissait du territoire profond (n=4/7 ; 57,1%).
Données polygraphiques
La syndrome d’apnée du sommeil était obstructif (SAOS) chez la majorité des patients (n=40 ; 91,1%). L’index d’apnées/hypopnées variait de 5 à 92 avec une médiane de 27 avec un intervalle interquartile de 16 à 39. L’indice moyen de désaturation en oxygène avec un seuil minimal à 4% était en moyenne de 27,1±15,3/heure.
La saturation en oxygène (SpO2) minimale était en moyenne de 93,2±2,4% en air ambiant. Moins de 10% des patients (9,1%) avait une saturation inférieure à 90% durant l’enregistrement. Le SAS était léger chez 10 patients (22,2%), modéré chez 18 patients (31,1%) et sévère chez 18 patients (40,0%).
Comorbidités et statut SAOS sévère
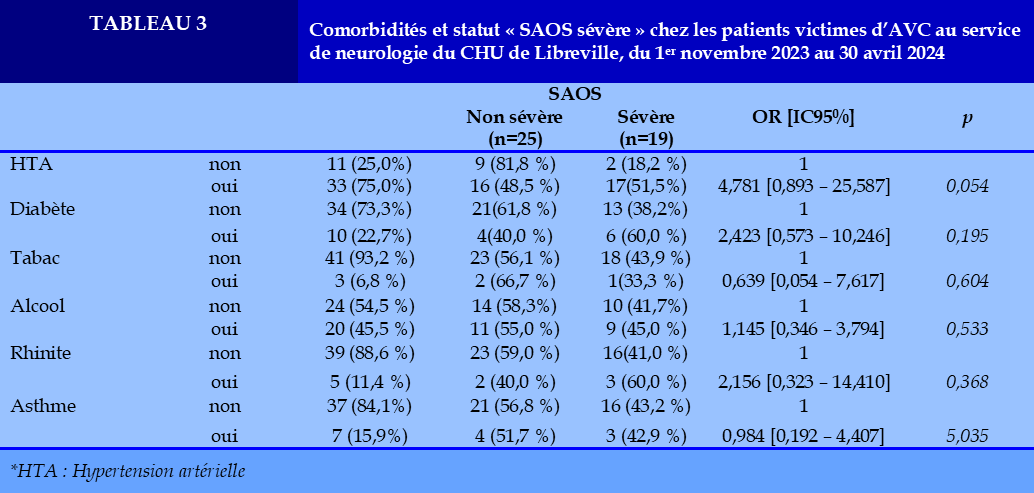
En cas d’hypertension artérielle, 51,5% des patients avaient un SAS sévère versus 18,2% en l’absence d’hypertension artérielle (OR=8,78 IC95% [4,893 – 25,587], p=0,054). Au sein des patients diabétiques, l’incidence du SAOS sévère était de 60,0% contre 38,2% en l’absence de diabète (OR=2,423 IC95% [0,573 – 10,246], p=0,195).
En cas d’intoxication alcoolique, 45,0% des patients avaient un SAS sévère contre 41,7% des patients en l’absence de d’intoxication alcoolique (OR=1,145 IC95% [0,346 – 3,794], p=0,533) (Tableau 3).
Signes cliniques et statut SAOS sévère
La proportion des patients avec SAOS sévère était estimée à 51,4% en cas de ronflement (p=0,013). En cas d’insomnie 66,7% des patients avaient un SAOS sévère contre 26,9% en l’absence d’insomnie (OR=5,429 IC95% [1,467 – 20,083], p=0,010). Les autres signes fonctionnels (sensations de suffocation, sommeil non réparateur, fatigue diurne, difficultés.
de concentration, nycturie, céphalées matinales, baisse de la libido), ne présentent pas de liens avec le statut SAOS sévère (Tableau 4).
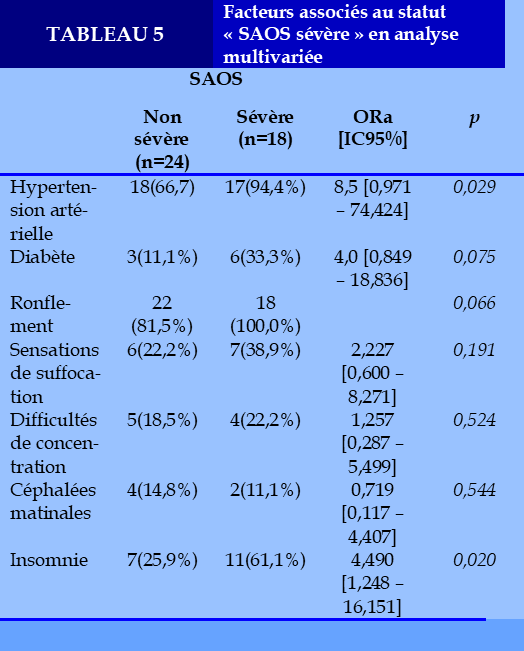
Facteurs indépendamment de risque d’avoir un SAOS sévère
Les facteurs associés significativement au statut SAOS sévère, ont été inclus dans un modèle de régression logistique binaire (Tableau 5).
Les facteurs indépendants associés au de SAOS sévère sont : l’hypertension artérielle (ORa=8,5 IC95% [0,971 – 74,424], p=0,029) et l’insomnie (ORa = 4,490 IC95% [1,248 – 16,151] p=0,020).
DISCUSSION
Durant la période de recrutement, 47 patients ont pu être inclus et pourtant les accidents vasculaires cérébraux restent la première cause d’hospitalisation en milieu neurologique au Gabon. Le score du NIHSS élevé et l’accessibilité financière de la réalisation de la polygraphie ventilatoire à la charge du patient ont été une limite au recrutement des patients. D’autre part, chez les patients ayant présenté un AVC, peuvent exister des troubles de la compréhension et du langage affectant la qualité de la réponse au questionnaire. Une fois les réserves méthodologiques effectuées les enseignements suivants peuvent être tirés de cette étude. Il s’agit d’une affection de l’adulte de sexe masculin sexe porteur des comorbidités vasculaires ; l’hypertension artérielle, et métaboliques ; le diabète, avec comme manifestations cliniques prédominant du ronflement, de la nycturie et une somnolence diurne excessive.
Depuis plusieurs années, il est bien démontré que le syndrome d’apnées obstructif est responsable d’une augmentation du risque hypertension artérielle [9]. Plus des deux tiers des patients (77,8%) de l’étude avaient des antécédents d’hypertension artérielle. Bemba et al., [10] et Adjoh et al., [11] ont rapporté respectivement 89,8% et 47,0% des antécédents d’hypertension artérielle. La fréquence élevée de l’hypertension artérielle au sein de la population des patients atteints du SAS montre ainsi l’intérêt du dépistage systématique du SAS au sein d’hypertendus essentiels. Si les ronflements, les pauses respiratoires, l’obésité et l’âge supérieur à 50 ans restent de forts éléments d’orientation, leur absence ne doit pas exclure le diagnostic face à des symptômes pouvant être des conséquences d’un sommeil de mauvaise qualité en particulier l’asthénie « inexpliquée » source fréquente de consultation ou la symptomatologie dépressive comme rapporté dans d’autres populations [12]. Les mécanismes physio-pathogéniques unissant le SAS et l’hypertension artérielle restent mal élucidés, complexes et probablement multiples bien qu’ils impliquent vraisemblablement les chémorécepteurs périphériques et le système nerveux sympathique [2,13]. La répétition des événements obstructifs (apnées, hypopnées) génère une séquence hypoxie-réoxygénation, des variations opposées du CO2 sanguin, des variations des pressions intra-thoraciques et des micro-éveils répétés. Ces différents éléments activent de façon variable le système nerveux autonome et contribue en particulier à la survenue d’une hyperactivité sympathique permanente [2, 9, 13]. Les accidents vasculaires cérébraux sont particulièrement graves et fréquents et, hormis la fibrinolyse pas toujours réalisable, aucun traitement curatif n’est aujourd’hui disponible. Les efforts doivent cibler la prévention, par le dépistage et le traitement des facteurs de risque. Depuis une vingtaine d’années, de nombreux travaux mentionnent le ronflement et le syndrome d’apnée du sommeil (SAS) comme facteurs de risque indépendants des maladies vasculaires en général et cérébrales en particulier [14]. L'HTA est un facteur de risque reconnu des AVC. Le risque d’AVC ischémique est très élevé parmi les patients âgés hypertendus qui ronflent régulièrement [15]. Outre l'HTA diurne et les variations nocturnes de la pression artérielle systémique, les apnées engendrent des fluctuations de la pression intracrânienne et du débit sanguin cérébral. Parmi les perturbations humorales, l'élévation du fibrinogène plasmatique chez les patients présentant un AVC est corrélée à la gravité du SAOS [16]. La polysomnographie est l’examen de référence pour documenter les évènements respiratoires anormaux survenant au cours du sommeil [17]. Tous nos patients ont bénéficié d’une polygraphie ventilatoire nocturne à domicile. Selon Meurice et al., [18], l’index d’apnées hypopnées entre polysomnographie, et polygraphies ventilatoire au domicile ou à l’hôpital ne sont pas différents. Dix-huit patients (40,0%) victimes d’AVC dans l’étude avaient un SAOS sévère. Les patients victimes d’accident vasculaire cérébral ont une mobilité réduire et des difficultés de se mouvoir sans aide à la phase aiguë. Cette situation va maintenir les patients en position allongé sur le dos durant le sommeil, ce qui pourrai avoir pour conséquence une augmentation de l’index d’apnée/hypopnée du sommeil. Selon certains auteurs, parmi les patients souffrant d’un SAOS, plus de la moitié présenterait une augmentation de leur index d’apnées/hypopnées en position dorsal pendant le sommeil. De plus, chez une partie de ces patients, l’obstruction des voies aériennes supérieures survient exclusivement en position dorsale [19]. Il a été proposé d’utiliser le terme de « SAOS positionnel » pour désigner l’augmentation de l’IAH en position dorsale. Afin de maintenir les voies aériennes supérieures ouvertes au cours de la respiration pendant le sommeil, la chambre à pression positive continue reste actuellement le traitement de référence du syndrome d’apnées obstructives du sommeil [20]. Cependant, pour certains auteurs, ils soulignent ainsi la nécessité de considérer le SAOS positionnel comme un phénotype essentiel du SAOS, en particulier, face au contexte de mauvaise observance à la PPC qui reste le traitement de référence. Ces patients pouvant bénéficier d’un traitement alternatif efficace essentiel [19]. Dans notre étude quatorze patients (31,1%) avaient un SAOS modéré. Il a été clairement démontré que l’apnée du sommeil même modérée est un facteur de risque des maladies coronariennes et l’insuffisance cardiaques [4]. Dans le cas des AVC, le risque comparé des sujets avec un IAH/h >30 est de 1,58 par rapport à celui des sujets avec un IAH/h < 1,5. Il faut signaler que l’augmentation du risque est présente y compris pour de faibles index de perturbations respiratoires. Le risque relatif d’AVC chez les patients apnéiques est de 3,1 [2,4,21]. On notait une prédominance des AVC ischémiques dans notre échantillon avec une proportion de 84,4% et tous de localisation supra-tentorielle. Bemba et al., au Congo Brazzaville avaient retrouvé une prédominance d’infarctus artériel cérébral dans les proportions de 68,6%. Dans une méta-analyse retrouvée dans la littérature, la prévalence globale de l'apnée du sommeil était numériquement plus élevée chez les patients ayant subi un AVC hémorragique par rapport à un AVC ischémique, un AVC sus-tentoriel par rapport à un AVC infra-tentoriel. La prévalence de l’apnée du sommeil semble différer selon le sous-type, la localisation, l’étiologie et la phase de l’AVC [22].
CONCLUSION
La fréquence du SAS est élevée chez les patients victimes d’accident vasculaire cérébral. Les facteurs de risque vasculaire et métabolique du SAS bien connus dans la littérature d’une part et d’autre par la présence de certaines manifestations tel que le ronflement plaide pour la mise en place de procédure programmatiques pour une prise en charge spécifiques des personnes présentant ces facteurs propices à la survenue d’un accidents vasculaire cérébral.
REFERENCES
| 1. Neau JP. Accidents vasculaires cérébraux et syndrome d’apnée du sommeil. Encyl Med Chir (Editions Scientifiques et Médicales Elsevier SAS, Paris, tous droit réservés). Neurologie, 17-025-C-30, 2002, 8 p. |
| 2. Gueyraud A, Pépin JL, Ravel T, Lévy P. Syndromes d’apnées du sommeil et accidents vasculaires cérébraux : implications dans la prise en charge rééducative. Ann Réadaptation Méd Phys 1998 ; 41 : 471 – 7. |
| 3. Bagai K. Obstructive Sleep Apnea, Stroke, and Cardiovascular Diseases. The Neurologist 2010; 16(6) : 329 – 339. doi:10.1097/nrl.0b013e3181f097cb. |
| 4. Viot-Blanc V, Neau JP. Syndrome d’apnées du sommeil et accidents vasculaires cérébraux. Med Sommeil 2006 ; 3(8): 33 – 39 doi:10.1016/s1769-4493(06)70066-8. |
| 5. Kouna Ndouongo P, Milongo A, Siemefo Kamgang FP, Assengone-Zeh Y. Aspects épidémiologiques et évolutifs des accidents vasculaires au centre hospitalier universitaire de Libreville. Afr J Neurol Sci 2007 ; 26(2) : 12 – 15 |
| 6. Kouassi BA, Koffi MO, Kone A, Bakayoko A, Diabagate M, Kone Z et al. Evaluation de la prévalence du syndrome d’apnée du sommeil dans la population ivoirienne. Rev Mal Respir 2017 ; A288. Dx.doi.org/10/10.1016/j.rmr.2016.10.710. |
| 7. Soori R, Baikunje N, D’sa I, Bhushan N, Nagabhushana B, Hosmane GB. Pitfalls of AHI system of severity grading in obstructive sleep apnoea. Sleep Sci 2022; 15: 285–8. |
| 8. Won L, Swamy N, Meir H. K, Babak M. Epidemiology of Obstructive Sleep Apnea: a Population-based Perspective. Expert Rev Respir Med. 2008; 2(3): 349–64. |
| 9. Destors M, Tamisier R, Baguet J.-P, Levy P, Pepin J.-L. Morbidité cardiovasculaire associée au syndrome d’apnée obstructive du sommeil. Rev Mal Respir 2014 ; 31 : 375 – 385. |
| 10. Bemba ELP, Bopaka RG, MPandzou GA, Mbéré Ossema H, Okemba Okombi FH, Ossale Abacka KB, Ossou-Nguiet PM. Profil du syndrome d’apnées du sommeil chez les patients victimes d’accidents cérébraux au Centre Hospitalier Universitaire de Brazzaville. J Func Vent Pulm 2023 ; 44(14) : 44 – 49. |
| 11. Adjoh KS, Adambounou AS, Gbadamassi AG, Efalou P, Ouedraogo AR, Aziagbe KA, Foma W, Dolou W, Dijibril MA, Belo M. Syndrome d’apnées obstructives durant le sommeil: Aspects épidémiologiques, cliniques et paracliniques des premiers cas à Lomé. J Func Vent Pulm 2017 ; 24 (8) : 10 – 17. |
| 12. Laghlam D, Doublet O, Hermant P, Veyssier-belot C. particularités des signes cliniques d’appel et valeur du dépistage par l’échelle d’Epworth du syndrome d’apnée du sommeil chez les patients consultant en médecine interne. Rev Med Int 2015 ; 36S : A19 – A75. http://dx.doi.org/10.1016/j.revmed.2015.03.308. |
| 13. Lévy P, Pépin J.-L, Baguet J.-L. Le syndrome d’apnées obstructives du sommeil, une cause majeure et encore méconnue d’hypertension artérielle. Med Som 2006 ; 3 : 19 – 24. |
| 14. Neau J. Ph, Godenèche G. syndrome d’apnée du sommeil et accidents vasculaires cérébraux. Rev Mal Respir 2006 ; 23 : 7S90 – 7S93. |
| 15. Neau JP, Meurice J.-C, Paquereau J, Chavagnat J.-J, Ingrand P, Gil R. Habitual snoring as risk factor for brain infarction. Acta Neurol Scand 1995 ; 92 : 63 – 68. |
| 16. Bouzerda A. Risque cardiovasculaire et syndrome d’apnées obstructives du sommeil. Pan Afr Med J. 2018; 29:47 doi:10.11604/pamj.2018.29.47.11267. Pan Afr Med J. 2018; 29:47 doi:10.11604/pamj.2018.29.47.11267 |
| 17. Pepin JL, Tamisier R, Bettega G, Levy P. Traiter le syndrome d’apnées du sommeil. Rev Prat Med Gen 2008; 22(811/812): 969 – 971. |
| 18. Meurice JC. Pathologie du sommeil : physiopathologie du syndrome d’apnées obstructives du sommeil. Rev Mal Respir 2002 ; 19 : 4S33 – 4S43. |
| 19. Jannot M, Monteyrol P.-J, Bioulac S, Guichard K, Philip P, Micoulaud Franchi J.-A. Comment diagnostiqué et prendre en charge un syndrome d’apnée/hypopnée du sommeil (SAOS) positionnel de l’adulte ?. Med Som 2018 ; 15 : 72 – 80. https://doi.org/10.1016/j.msom.2017.12.001. |
| 20. Antone E, Gilbert M, Bironneau V, Meurice J.C. Le traitement du syndrome d’apnées-hypopnées obstructives du sommeil par pression positive continue. Rev Mal Respir 2015 ; 32 : 447 – 460. |
| 21. Dyken ME, Somers VK, Yamada T, Ren ZY, Zimmerman MB. Investigating the Relationship Between Stroke and Obstructive Sleep Apnea. Stroke 1996 ; 27(3) : 401 – 407. https://doi.org/10.1161/01.STR.27.3.401 |
| 22. Lui X, Lam DC-L, Chan KPF, Chan H-Y, Ip MS-M, Lau KK. Prevalence and determinants of sleep apnea in patients with stroke : a meta-analysis. J Stroke Cerebrovasc Dis. 2021 ;30(12) :106129. DOI : 10.1016/j.jstrokecerebrovasdis.2021.106129 |
FIGURES - TABLES
REFERENCES
| 1. Neau JP. Accidents vasculaires cérébraux et syndrome d’apnée du sommeil. Encyl Med Chir (Editions Scientifiques et Médicales Elsevier SAS, Paris, tous droit réservés). Neurologie, 17-025-C-30, 2002, 8 p. |
| 2. Gueyraud A, Pépin JL, Ravel T, Lévy P. Syndromes d’apnées du sommeil et accidents vasculaires cérébraux : implications dans la prise en charge rééducative. Ann Réadaptation Méd Phys 1998 ; 41 : 471 – 7. |
| 3. Bagai K. Obstructive Sleep Apnea, Stroke, and Cardiovascular Diseases. The Neurologist 2010; 16(6) : 329 – 339. doi:10.1097/nrl.0b013e3181f097cb. |
| 4. Viot-Blanc V, Neau JP. Syndrome d’apnées du sommeil et accidents vasculaires cérébraux. Med Sommeil 2006 ; 3(8): 33 – 39 doi:10.1016/s1769-4493(06)70066-8. |
| 5. Kouna Ndouongo P, Milongo A, Siemefo Kamgang FP, Assengone-Zeh Y. Aspects épidémiologiques et évolutifs des accidents vasculaires au centre hospitalier universitaire de Libreville. Afr J Neurol Sci 2007 ; 26(2) : 12 – 15 |
| 6. Kouassi BA, Koffi MO, Kone A, Bakayoko A, Diabagate M, Kone Z et al. Evaluation de la prévalence du syndrome d’apnée du sommeil dans la population ivoirienne. Rev Mal Respir 2017 ; A288. Dx.doi.org/10/10.1016/j.rmr.2016.10.710. |
| 7. Soori R, Baikunje N, D’sa I, Bhushan N, Nagabhushana B, Hosmane GB. Pitfalls of AHI system of severity grading in obstructive sleep apnoea. Sleep Sci 2022; 15: 285–8. |
| 8. Won L, Swamy N, Meir H. K, Babak M. Epidemiology of Obstructive Sleep Apnea: a Population-based Perspective. Expert Rev Respir Med. 2008; 2(3): 349–64. |
| 9. Destors M, Tamisier R, Baguet J.-P, Levy P, Pepin J.-L. Morbidité cardiovasculaire associée au syndrome d’apnée obstructive du sommeil. Rev Mal Respir 2014 ; 31 : 375 – 385. |
| 10. Bemba ELP, Bopaka RG, MPandzou GA, Mbéré Ossema H, Okemba Okombi FH, Ossale Abacka KB, Ossou-Nguiet PM. Profil du syndrome d’apnées du sommeil chez les patients victimes d’accidents cérébraux au Centre Hospitalier Universitaire de Brazzaville. J Func Vent Pulm 2023 ; 44(14) : 44 – 49. |
| 11. Adjoh KS, Adambounou AS, Gbadamassi AG, Efalou P, Ouedraogo AR, Aziagbe KA, Foma W, Dolou W, Dijibril MA, Belo M. Syndrome d’apnées obstructives durant le sommeil: Aspects épidémiologiques, cliniques et paracliniques des premiers cas à Lomé. J Func Vent Pulm 2017 ; 24 (8) : 10 – 17. |
| 12. Laghlam D, Doublet O, Hermant P, Veyssier-belot C. particularités des signes cliniques d’appel et valeur du dépistage par l’échelle d’Epworth du syndrome d’apnée du sommeil chez les patients consultant en médecine interne. Rev Med Int 2015 ; 36S : A19 – A75. http://dx.doi.org/10.1016/j.revmed.2015.03.308. |
| 13. Lévy P, Pépin J.-L, Baguet J.-L. Le syndrome d’apnées obstructives du sommeil, une cause majeure et encore méconnue d’hypertension artérielle. Med Som 2006 ; 3 : 19 – 24. |
| 14. Neau J. Ph, Godenèche G. syndrome d’apnée du sommeil et accidents vasculaires cérébraux. Rev Mal Respir 2006 ; 23 : 7S90 – 7S93. |
| 15. Neau JP, Meurice J.-C, Paquereau J, Chavagnat J.-J, Ingrand P, Gil R. Habitual snoring as risk factor for brain infarction. Acta Neurol Scand 1995 ; 92 : 63 – 68. |
| 16. Bouzerda A. Risque cardiovasculaire et syndrome d’apnées obstructives du sommeil. Pan Afr Med J. 2018; 29:47 doi:10.11604/pamj.2018.29.47.11267. Pan Afr Med J. 2018; 29:47 doi:10.11604/pamj.2018.29.47.11267 |
| 17. Pepin JL, Tamisier R, Bettega G, Levy P. Traiter le syndrome d’apnées du sommeil. Rev Prat Med Gen 2008; 22(811/812): 969 – 971. |
| 18. Meurice JC. Pathologie du sommeil : physiopathologie du syndrome d’apnées obstructives du sommeil. Rev Mal Respir 2002 ; 19 : 4S33 – 4S43. |
| 19. Jannot M, Monteyrol P.-J, Bioulac S, Guichard K, Philip P, Micoulaud Franchi J.-A. Comment diagnostiqué et prendre en charge un syndrome d’apnée/hypopnée du sommeil (SAOS) positionnel de l’adulte ?. Med Som 2018 ; 15 : 72 – 80. https://doi.org/10.1016/j.msom.2017.12.001. |
| 20. Antone E, Gilbert M, Bironneau V, Meurice J.C. Le traitement du syndrome d’apnées-hypopnées obstructives du sommeil par pression positive continue. Rev Mal Respir 2015 ; 32 : 447 – 460. |
| 21. Dyken ME, Somers VK, Yamada T, Ren ZY, Zimmerman MB. Investigating the Relationship Between Stroke and Obstructive Sleep Apnea. Stroke 1996 ; 27(3) : 401 – 407. https://doi.org/10.1161/01.STR.27.3.401 |
| 22. Lui X, Lam DC-L, Chan KPF, Chan H-Y, Ip MS-M, Lau KK. Prevalence and determinants of sleep apnea in patients with stroke : a meta-analysis. J Stroke Cerebrovasc Dis. 2021 ;30(12) :106129. DOI : 10.1016/j.jstrokecerebrovasdis.2021.106129 |
ARTICLE INFO DOI: 10.12699/jfvpulm.17.51.2026.31
Conflict of Interest
Non
Date of manuscript receiving
10/9/2025
Date of publication after correction
25/11/2025
Article citation
KOMBILA Ulrich Davy, NYANGUI MAPAGA Jennifer, AWOUNOU Hilary, KOUNA Philomène, BOGUIKOUMA Jean Bruno. Sleep apnea syndrome in patients with stroke at Libreville University Hospital. J Fran Vent PulmS 2026;51(17):37-43